4.院内安全対策:アクシデント・インシデント対策も含めて
1.院内安全対策の重要性
わが国の医師および看護師は1人当たりの業務量がかなり多い環境で医療を行っていることが示唆され,医療安全対策の重要性は高い.
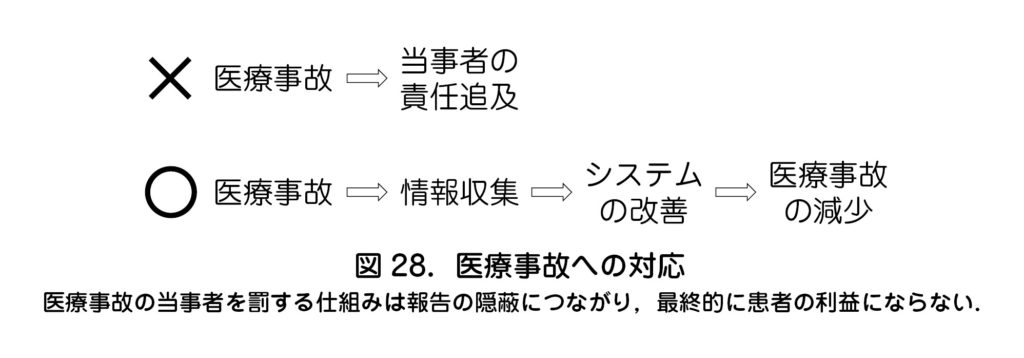
アクシデント,インシデントが発生した場合,当事者を罰し,1人ひとりが気をつければ再発を防げる,というものではない.情報を分析しシステムを改善することで将来の医療事故を減らすことが可能となり,患者の利益につながる(図28).
2.法令による規定
病院などの管理者は,医療法,医療法施行規則により,医療安全対策を講じること,すなわち,指針を策定し,研修を実施し,安全確保措置を講じることが義務付けられ ている(表15,16).病院,入院施設を有する診療所・助産所については,医療安全管理委員会,院内感染対策委員会を設置する必要がある.


3.マニュアルの作成
医療安全管理マニュアル,院内感染対策マニュアル,医薬品安全使用マニュアル, 輸血マニュアル,褥瘡対策マニュアル,災害対策マニュアル,個人情報保護規定などを作成し,各部署に配布する.電子カルテ導入施設では端末上で参照できるようにしておくとよい.
4.インシデント報告・アクシデント報告
ハインリッヒの法則によると重大事故1件の背景には 29件の軽微な事故があり,さらに300件のヒヤリ・ハット事例があるという.重大事故のみに注目するのではなく,軽微な事故やヒヤリ・ハット事例を可能な限り収集,分析しシステムを改善していくことが重大事故の抑制につながる.多くの報告を集めるため,当事者への責任追及を目的としない.
報告書の項目は,インシデント・アクシデントの概要,報告者名/ 当事者名,発生日時,発生場所,種類,患者への影響,原因,リスクマネージャーと検討した内容・改善案などとする.正確な事実の把握のためには速やかな提出が必要であり,報告書の記入,提出にあたって施設ごとにルールを決めておく.
リスクマネジメント委員会では提出された報告書を分析し,問題点を抽出し,対策案を提案する.関係部署と協議を行い現実に導入可能な対策を策定する.その際,エラーを誘発しやすいルール(=システム要因)にならないような配慮も重要である(表17).例えば,1人の職員が遭遇する確率が年1回程度の稀な事例の場合,個人個人の記憶,注意に頼るようなルールは脆弱である.多職種の協力を得て二重,三重のチェックが入るシステムにする,あるいは多少コストはかかっても電子カルテ機能の改良などコンピュータによる補助を上手く活用する方法を構築するとより堅牢なシステムになる.

5.研修の実施
医療安全研修会,院内感染対策研修会,医薬品安全管理研修会,医療機器安全管理研修会,放射線診療従事者に対する研修会を実施する.
6.緊急医療体制の整備
コードブルー,スタットコールなどの緊急連絡体制を整えておく必要がある.
救命救急処置も,普段からのトレーニングが必要である.いざという時に適切な救 命救急処置を施せるためには,AED や除細動器の場所や使用方法,救急カートの設置場所や内容などについても確実に周知されていなければならない.例えば,トイレ の個室内での急変時におけるドアの開錠方法も普段からトレーニングしておかないと, いざという時には動揺して適切に対処できない.
年一回部署ごとに,発生しそうな状況を想定して救急シミュレーションを行い,救急部,医療安全管理部の医師や看護師が第三者的な視点から講評を行うことも有用である.
また,医療事故発生時には,状況と経過を正確に記録する必要があり,できる限り 正確な時刻記載が求められる.そのため,例えば毎月第一月曜日の朝に,職員の腕時計とナースステーションなどの時計の時刻合わせを行っている医療機関もある.また,救急カートに電波時計を置いておき,救急対応時には,電波時計の時刻を基に記録を行っている施設もある.
また,院内の連絡に PHS を使用している医療機関では,緊急の際に,当直医や救急医に連絡をした時刻が自動的に残るので,後日検証する際に有用である.そのため, PHS の内臓時計についても正確にしておくことが必要である.
7.要点
- “To Err is Human.”と言われるように個人レベルではエラーを完全に防ぐことはできない.組織として医療事故を防止するシステムを構築することが必要である.
- 医療安全管理対策の目的は情報収集,分析,システムの改善であり,当事者の責任追及ではない.
- 管理者が実施しなければならない医療安全対策は,指針の策定,研修の実施,安全確保措置を講じること,である.
- 病院,入院施設を有する診療所・助産所は医療安全管理委員会を設置し,院内感染対策委員会を開催する.
- 医療安全管理マニュアル,院内感染対策マニュアル,医薬品安全使用マニュアル, 輸血マニュアル,褥瘡対策マニュアル,災害対策マニュアル,個人情報保護規定などを作成する.
- 職員にインシデント報告,アクシデント報告の速やかな提出を促し,リスクマネジメント会議で分析し改善策を提案する.
- 改善策はシステム要因を排除し,多職種の協力を得て二重,三重のチェックが入る, あるいは電子カルテ機能を用いる,などの方法で,より堅牢なシステムを目指す.
- 緊急連絡体制を整備し,救命救急処置のトレーニング,シミュレーションをしておく.
- 院内の時計・PHS の時刻合わせをしておく.





