9.褥瘡の予防と管理
(1)褥瘡の定義
・ 身体に加わった外力は骨と皮膚表層の間の軟部組織の血流を低下,あるいは停止させる.この状況が一定時間持続されると組織は不可逆的な阻血性障害に陥り褥瘡となる1).
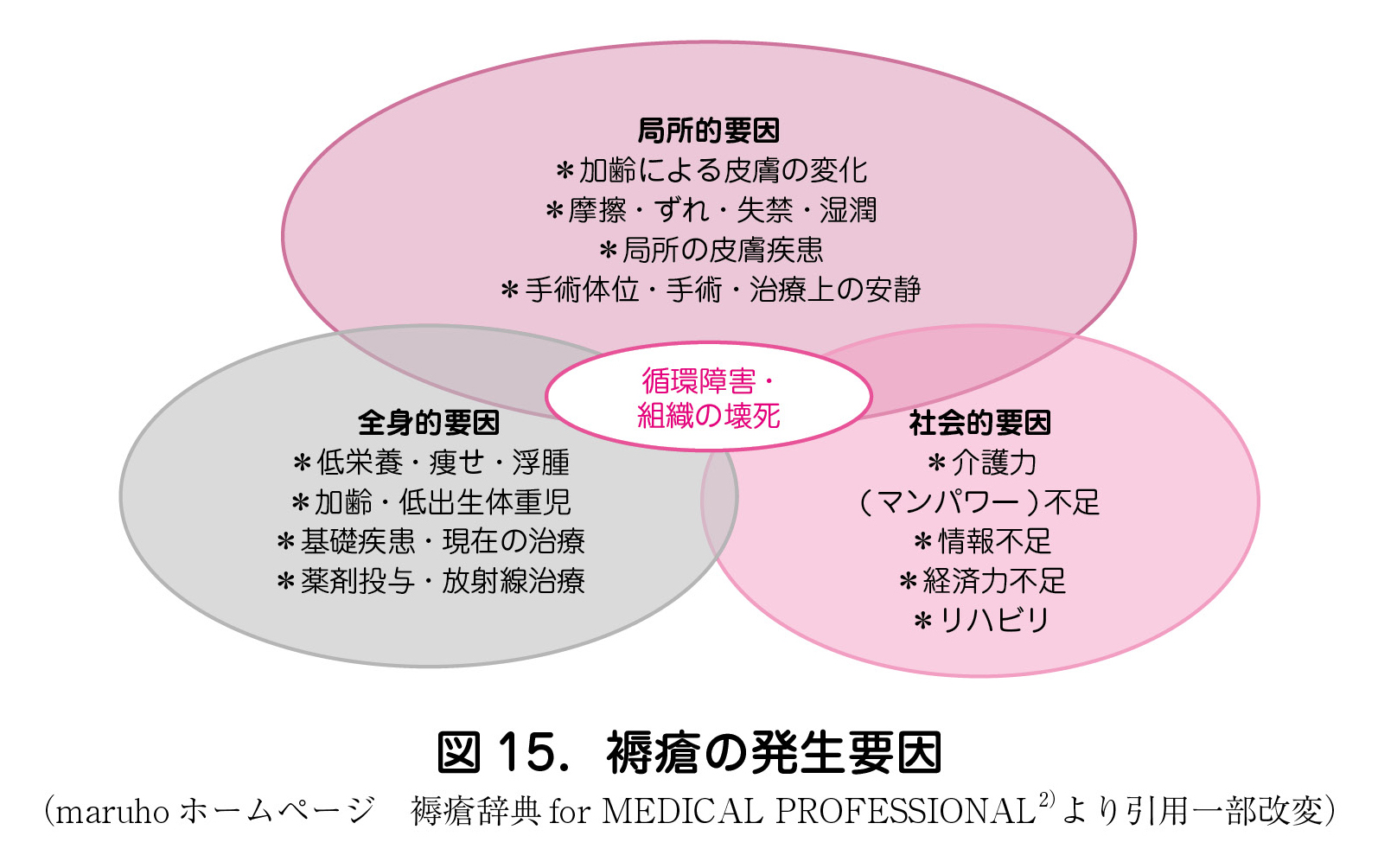
(2)褥瘡の発生要因
・ 外力と組織耐久の低下が関与.局所的要因・全身的要因・社会的要因に分けられる(図15).
・ 発生しやすい状況を以下に挙げる.
①寝たきりの高齢者:低栄養,廃用性萎縮,スキンケア困難.
②疾患急性期:発熱,疼痛,自立度低下,知覚低下,意識障害.
③周術期:手術前安静,手術中体位,手術時低血圧,術後除痛.
④基礎疾患:脊髄損傷,神経変性疾患,精神疾患,代謝性疾患,糖尿病.
⑤薬剤投与:抗がん薬・ステロイド療法・免疫抑制薬使用.
⑥終末期:疼痛,呼吸困難,低栄養.
(3)褥瘡発生のメカニズム
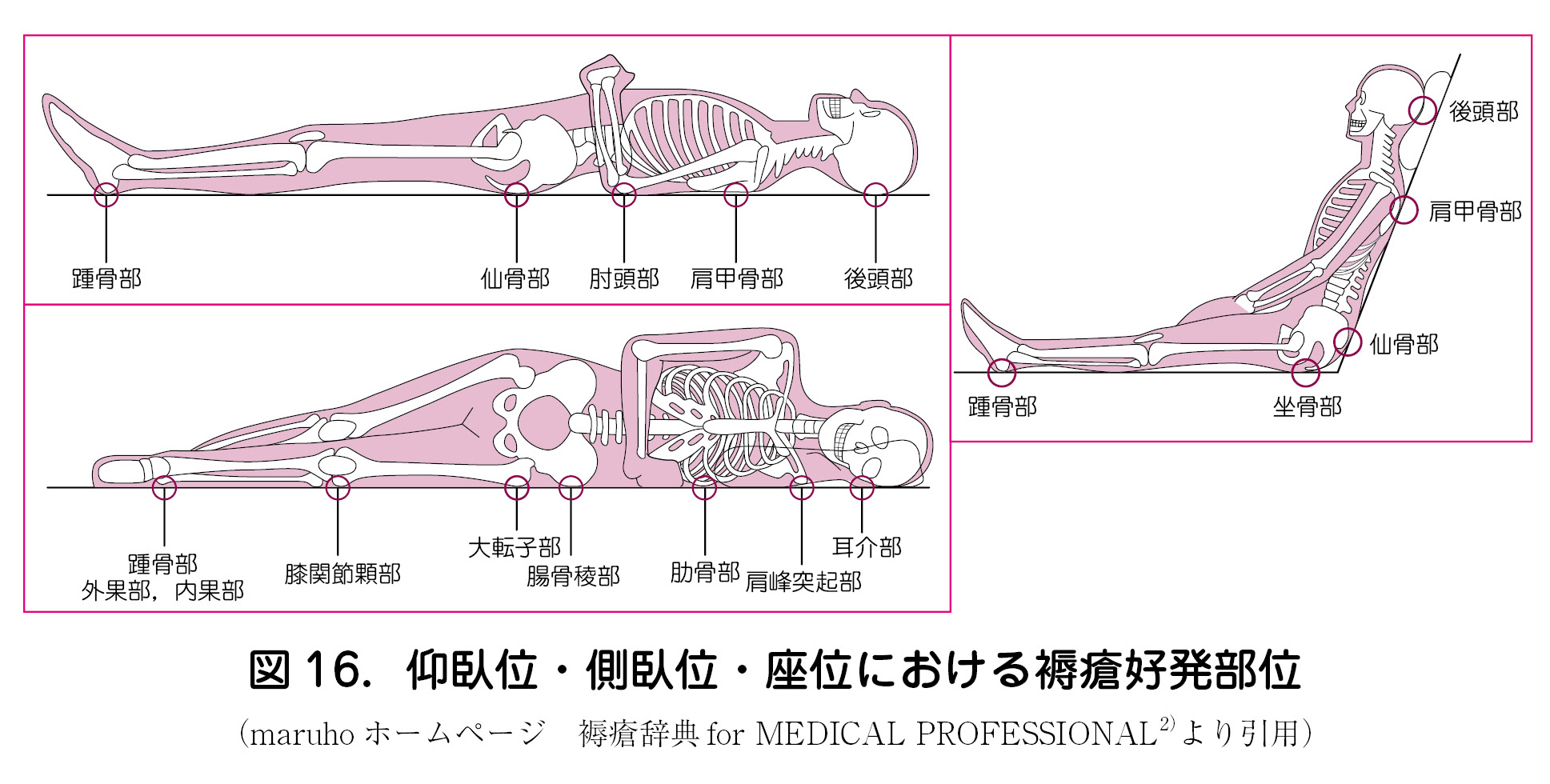
・ 褥瘡の発生には,外力(皮膚の圧迫)や皮膚と軟部組織のずれによって生じる①阻血性障害,②再灌流障害,③リンパ系機能障害,④細胞・組織の機械的変形が複合的に関与する.したがって,褥瘡の予防と管理には外力に対する介入が重要である.
・ 褥瘡の好発部位を図16 に示す.
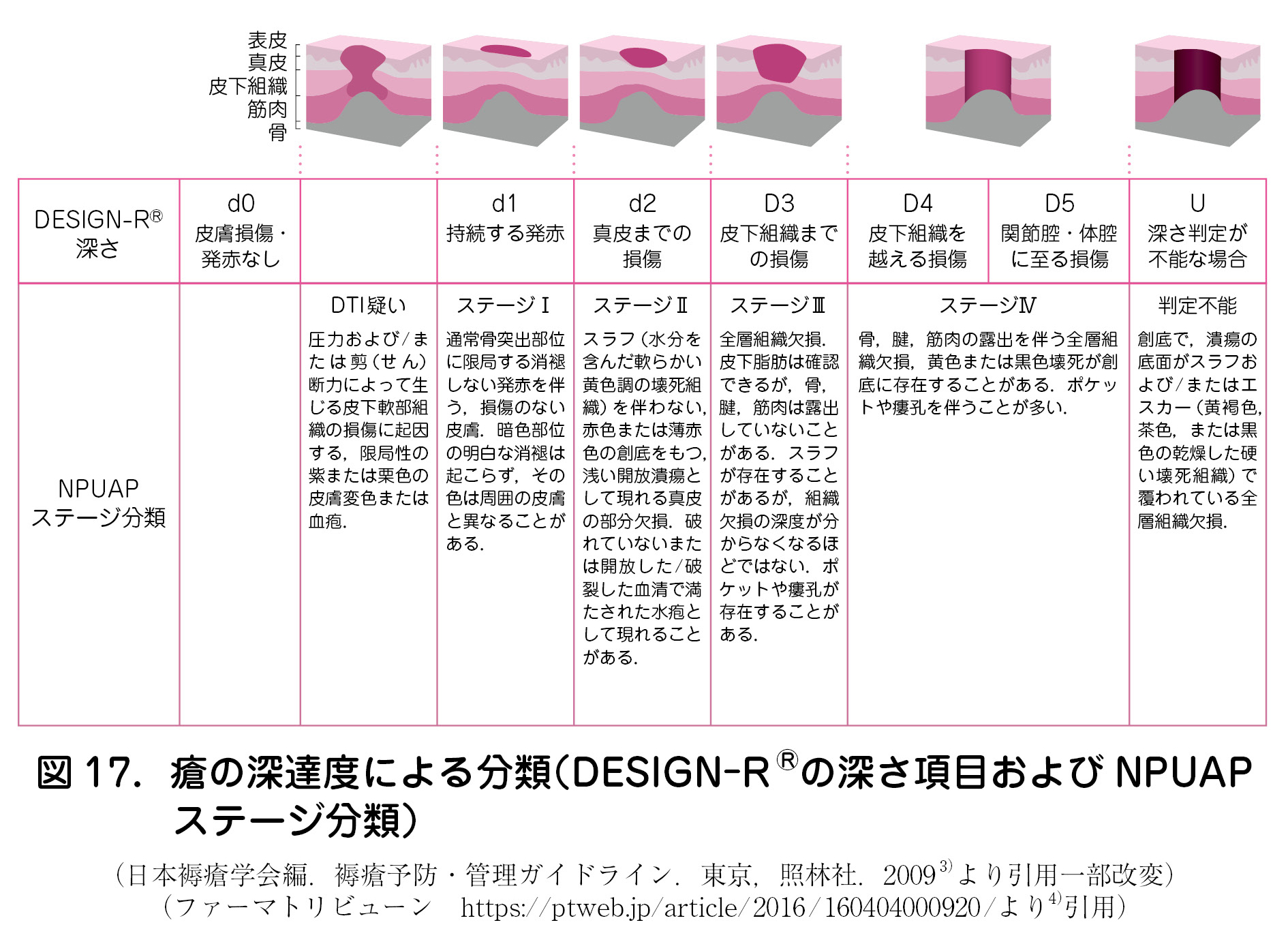
(4)褥瘡の分類
・ 褥瘡の管理においては,瘡の深達度による分類(図17)を用いて褥瘡の状態を正確に評価し,治療やケアを選択することが重要である.
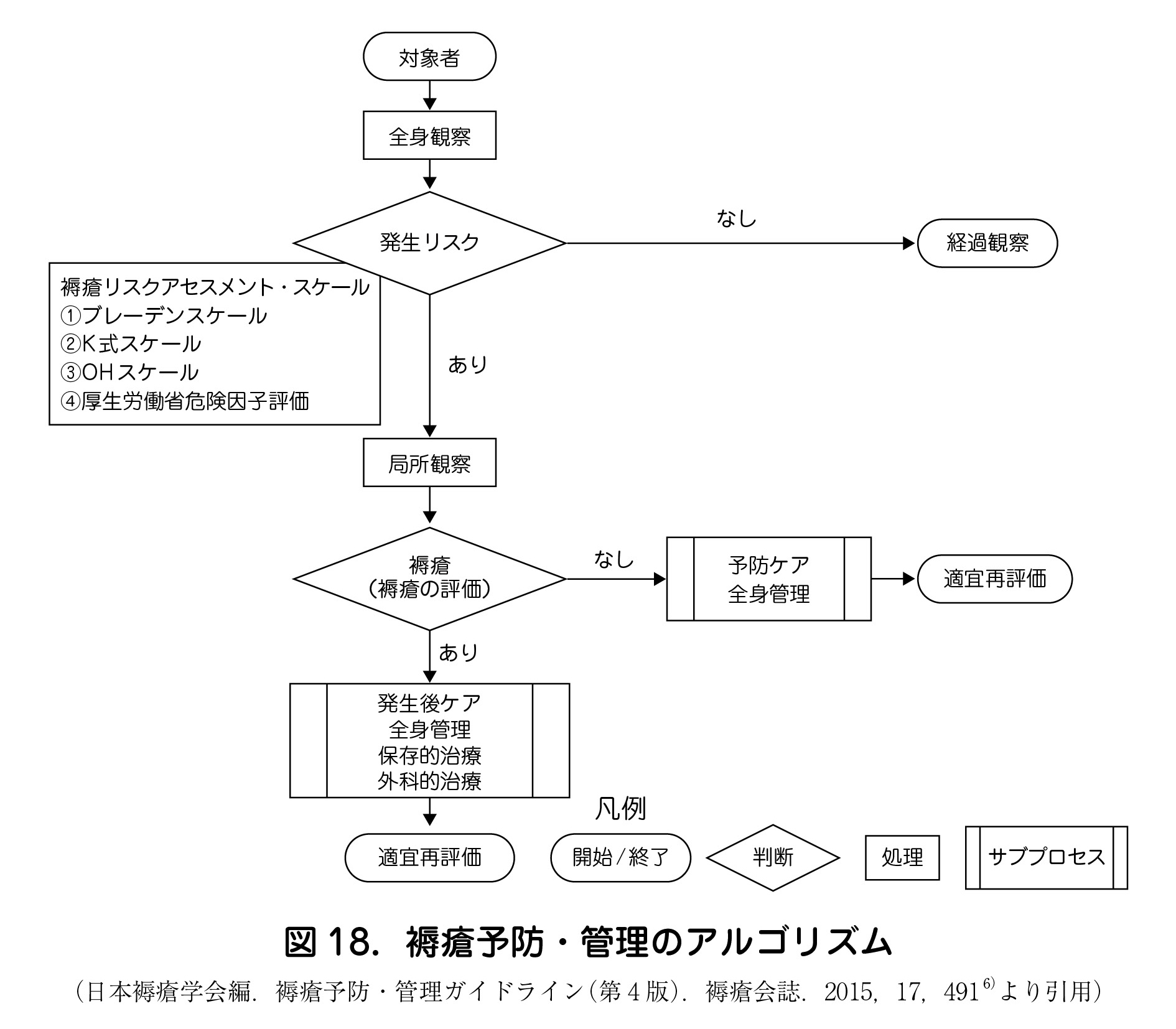
(5)褥瘡アルゴリズムとclinical question(CQ)に対する推奨度
・ 褥瘡アルゴリズムは対象者の褥瘡予防・管理計画立案のプロセスを示したものである.推奨度に併せた管理を実践することが重要である.
・ 褥瘡予防~褥瘡発生後の管理には,①体圧分散ケア,②摩擦とずれ対策,③皮膚の湿潤対策,④栄養管理に着目し介入することが重要である.
1 )褥瘡発生予測
・ 発生予測にブレーデンスケールなどのリスクアセスメント・スケールを用いることが勧められる(推奨度B)(表18).

2 )褥瘡予防
・ 褥瘡予防に図18 のようなアルゴリズムを用いた体圧分散マットレスの選択が強く勧められる(推奨度A).
・ 高齢者の骨突出部,集中治療中の褥瘡発生予防には,ポリウレタンフィルムドレッシング材,すべり機能付きドレッシング材,ポリウレタンフォーム/ ソフトシリコンドレッシング材の貼付を勧める(推奨度B).
・ 褥瘡発生率を低下させるために体圧分散マットレスを使用することを強く勧められる.周術期の褥瘡発生リスクのある患者の場合の手術台にも同様である(推奨度A).
・ 褥瘡治癒促進および長期ケア施設では,多職種で構成する褥瘡対策チームを配置することが勧められる(推奨度B).
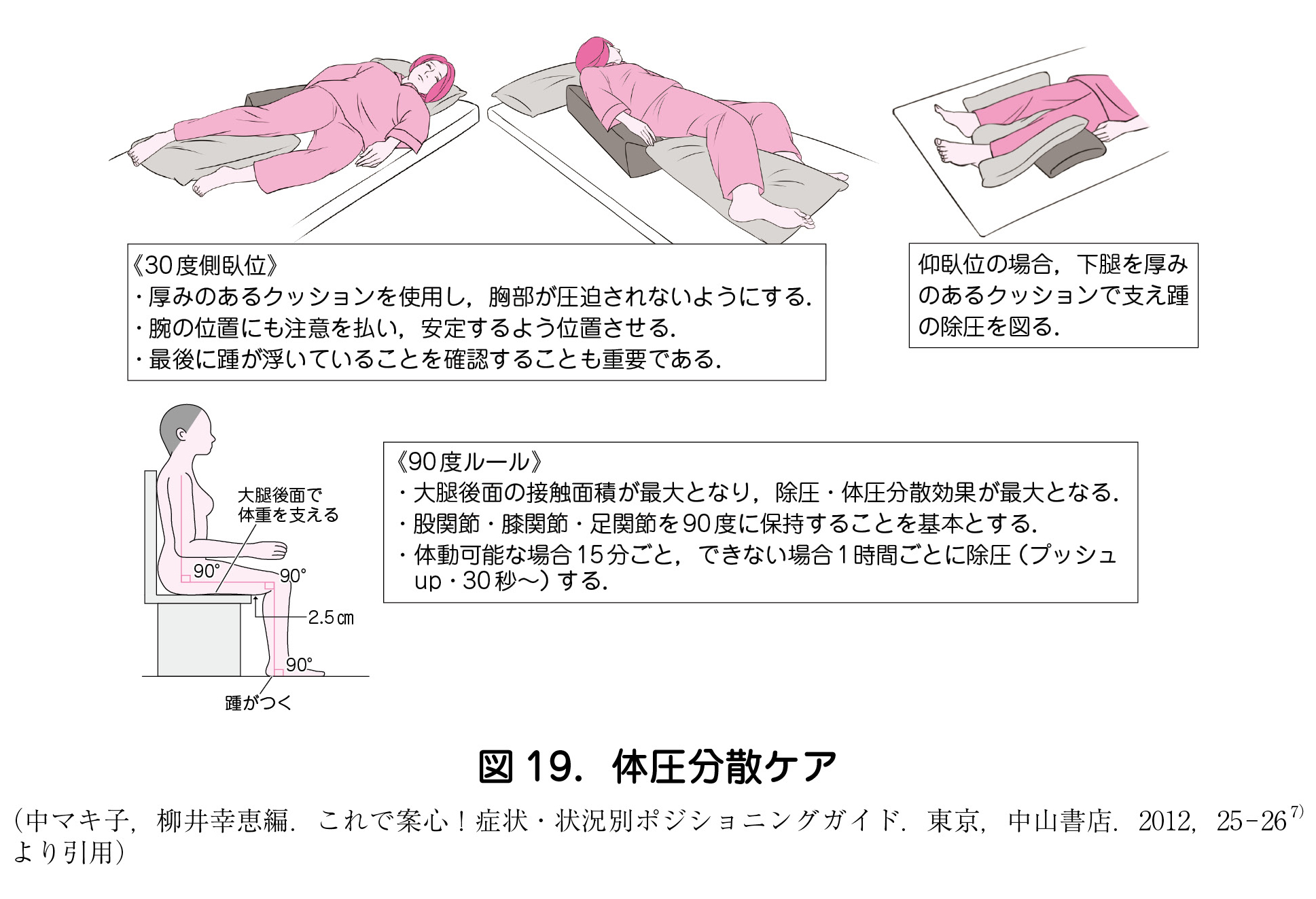
3 )体圧分散ケア:圧迫・ずれの排除(図19)
・ 体位変換後は背抜きや足抜きをし,皮膚のずれや寝具のしわによる圧迫をなくすよう整える.
・ ベッド上では基本的に 2 時間ごとの体位変換を行うよう勧められる.しかし,体圧分散マットレスの使用下では 4 時間以内の間隔で行うよう勧められる(推奨度B).
・ ベッド上の体位変換では,30 度側臥位,90 度側臥位ともに行うよう勧められる(推奨度B).
※臀筋の萎縮がある場合,骨突出部の除圧が困難であり注意を要する.
4 )スキンケア
・ 浮腫・多量の発汗・便尿失禁など褥瘡発生にかかわる要因への予防的介入である.
・ 表皮角質層のバリア機能は,静菌作用,緩衝作用,水分喪失防止・保湿の作用により維持される.
・ 愛護的に皮膚を清潔(弱酸性皮膚洗浄剤による洗浄・清拭)にする:擦らない・湯や温タオルは熱すぎない.
→ 10 分以内に保湿薬を塗布しドライスキンを防止する.
外力からの保護(足カバー,腕カバー,ベッド策など周囲環境調整,医療テープは最小限の使用量・低粘着性・低刺激性)を行う.
・ 浸軟は,過剰な湿潤環境による角層のバリア機能の破綻と組織耐久性の低下を予防する.また,排泄物の刺激・細菌増殖による感染を予防する.
・ おむつや尿取りパッドは個々の自立度,排泄物の形状・吸収量・性状・介護力に合ったものを選択する.不要なおむつは使用しない.
・ 撥水性皮膚保護剤(長時間保持されるクリームやオイルなど)を塗布し,浸軟を予防する.
・ 浮腫の発生がある場合,保湿薬・保護剤による保護と外傷予防に努める.
5 )栄養管理
・ 低栄養は褥瘡発生の危険因子であり,創傷治癒を遅延させる因子でもあるため,患者状態により介入する.
・ 低栄養患者の褥瘡予防には,蛋白質・エネルギー低栄養状態に対して疾患を考慮した上で,高エネルギー,高蛋白質のサプリメントによる補給を行うことが勧められる(推奨度B).ただし,リフィーディング症侯群に注意をする(「8.がん患者の栄養管理」の項 36 頁を参照).
6 )関節拘縮・廃用性筋萎縮の予防
・ 股関節・膝関節の屈曲拘縮は体動を困難にさせ,骨突出部にかかる体圧を高め,褥瘡発生の要因となる.また筋萎縮による骨突出がさらに増強する.そのためリハビリテーションを行う.
・ 自力体位変換能力・皮膚の脆弱性・筋萎縮・関節拘縮をアセスメントし,座位でのクッション選択・シーティング,臥位でのマットレス選択・体位変換・ポジショニング・患者教育・スキンケア・物理療法・運動療法を選択実施する.
7 )発生後の保存的・外科的治療
・ 褥瘡の病期と DESIGN-R Ⓡによる褥瘡状態をアセスメントし,保存的治療(外用薬・ドレッシング材・物理療法)を選択・実施する.深い褥瘡に対する DESIGN-R Ⓡに準拠した外用薬・ドレッシング材の選択は,『在宅褥瘡予防・治療ガイドブック第2 版』(日本褥瘡学会編)を参照.
・ 褥瘡の感染・壊死組織・ポケットの存在から外科的適応をアセスメントし判断・実施する.その後,再建術(皮弁術・植皮術)の適応,または保存的治療をアセスメントし判断・実施する.
・ ポケットがあり,保存的治療に対して治癒が遷延している場合,外科的に切開やデブリードマンを行うよう勧められる(推奨度B).
8 )発生後の全身管理
・ 栄養状態・基礎疾患・全身療法が必要な感染褥瘡をアセスメントし,栄養療法・基礎疾患の管理・抗菌薬の全身投与を判断・実施する.
・ マットレスまたはクッション選択・体位変換・ポジショニング・スキンケア・患者教育・運動療法・物理療法を選択・実施する.
・ 褥瘡患者には,基礎エネルギー消費量の 1.5 倍以上を必要エネルギー量として補給することが勧められる.また,必要量に見合った蛋白質を補給することが勧められる(推奨度B).
(6)がんと褥瘡との関係
・ 化学療法や放射線療法において,「組織耐久性の低下」が起こり,褥瘡発生リスクが高くなる.褥瘡が発生すれば原因の除去が難しく,難治性となり,感染のリスクも高くなる.
・ がん性疼痛をコントロールしている場合は,痛みの閾値が上がり,患者自身が局所の虚血による痛みを感じにくい.また ADL の低下している場合が多く褥瘡管理が困難となる.
・ がん終末期は,浮腫や低栄養・悪液質症候群により「組織耐久性の低下」が起こりやすく,るい痩や筋萎縮による骨突出により圧迫を受けやすい.
・ 身体的,精神的,社会的,スピリチュアル(霊的)な苦痛,QOL を考慮した様々な視点から褥瘡を管理することが重要である.
(7)褥瘡対策におけるチーム医療
・ わが国では,1998 年に日本褥瘡学会が設立され,「褥瘡診療にかかわるすべての医療従事者が相互に学び,褥瘡の予防と治療を行う」という方針が示されている.医師,看護師,薬剤師,管理栄養士,理学療法士,作業療法士,言語聴覚士,メディカルソーシャルワーカー,ケアマネジャーなどがそれぞれの強みを生かし協働して在宅ケアも含め,患者家族へアプローチしていくことが重要である.
文献
1)日本褥瘡学会.科学的根拠に基づく褥瘡局所治療ガイドライン.東京,照林社.2005,112.
2) maruho ホームページ.褥瘡辞典for MEDICAL PROFESSIONAL,<https://www.maruho.co.jp/medical/jokusoujiten_fm/>
3)日本褥瘡学会編.褥瘡予防・管理ガイドライン.東京,照林社.2009,21.
4)ファーマトリビューン,<https://ptweb.jp/article/2016/160404000920/>
5)日本褥瘡学会編.在宅褥瘡予防・治療ガイドブック第2 版.東京,照林社.2012,45,107.
6)日本褥瘡学会編.褥瘡予防・管理ガイドライン第4 版.褥瘡会誌.2015,17.487-557.
7)田中マキ子,柳井幸恵編.これで案心!症状・状況別ポジショニングガイド.東京,中山書店.2012,11.





