(1)予防
・産後の異常出血は適切な管理が行われても妊産婦の約 5%に産科異常出血が起こり,経腟分娩の約1%に重症産科異常出血が発生する.
・産科異常出血は比較的一般的であるにもかかわらず,その発生の予測は不可能な症例が多い.このため,分娩にかかわる医療スタッフは,すべての分娩において産科異常出血の発生時に対応できる準備をするとともに,その発生の予防も考慮した対応が必要である.産科異常出血のリスク因子がある分娩では,特に注意が必要である.
1 )産科異常出血のリスク評価
・産科異常出血のリスク因子を表2に示す.産科異常出血のリスク因子には分娩前から存在する因子と分娩の経過の中で認められる因子が含まれる.
・しかしながら,これらの危険因子を持たない妊婦にも産科異常出血が発生する可能性があり,産科異常出血を起こす患者の約 20%にはリスク因子が認められない.
・妊娠中には危険因子を持たない妊婦でも,長時間の陣痛や絨毛羊膜炎などの分娩経 過により産科異常出血を起こす可能性があるため,妊娠中および分娩での入院時に 母体のリスク評価を実施するのみならず,分娩経過中または分娩後の他のリスク要因の発生についても継続的に評価し母体のリスクを修正する必要がある.
2 )産科異常出血への準備と予防処置
①産科異常出血への準備
・産科異常出血が起こるか否かは分娩が終了するまで分からない.また,急激に出血が増加し全身状態が悪化し,点滴確保に苦慮する症例も存在する.このため,リスクの低い症例であっても分娩前には20G以上の太い口径の静脈ルートを確保しておく.また分娩時には血圧,脈拍数,SpO2 を持続的にモニタリングし,異常の早期発見に務める.
②産科異常出血の予防処置~分娩第3期の積極的管理(表3)
・分娩第3期の積極的管理
1)胎児娩出時もしくは娩出後の予防的な子宮収縮薬(オキシトシン)の投与
2)胎盤娩出のための適切な臍帯牽引
3)胎盤娩出後の子宮底マッサージ
・最善の予防法は分娩第3期の積極的管理である.分娩第3期の遷延は出血量を増加させるため,分娩第3期の積極的管理は産科異常出血の予防に寄与する.゙
・分娩第3期の積極的管理は,世界保健機関(WHO)により推奨されている.日本の産婦人科診療ガイドライン産科編(2017)のCQ311-1にも「産後の過多出血予防のために分娩第3期の積極的管理を行う」と記載されている(推奨グレードC).


a.子宮収縮抑制薬の投与
・産科異常出血を減らす最も重要な方法は分娩後の子宮収縮薬の投与である.子宮収縮薬としてはオキシトシンが第1選択となる.メチルエルゴメトリン単独もしくは オキシトシンとメチルエルゴメトリンの併用を行うことで,オキシトシン単独使用より出血量を減らすというエビデンスはない.このため予防的投与の観点からは副作用が少ないオキシトシン単独での使用が考慮される.
・オキシトシンの投与方法に関しては,静脈路が確保されている場合には細胞外液500mLにオキシトシン5~10単位を混注し,250mL/時で点滴静注し,良好な子宮収縮が得られたのちに 100~120mL/時に減量を行う.静脈路の確保がない場合にはオキシトシン5~10単位の筋注での投与も可能である.
・オキシトシン投与のタイミングに関しては,前在肩甲の娩出後,臍帯クランプ後,または胎盤娩出後など様々な意見があるが,出血の危険リスクの差に関してその効果を比較するための十分な研究は行われておらず明確な答えはない.
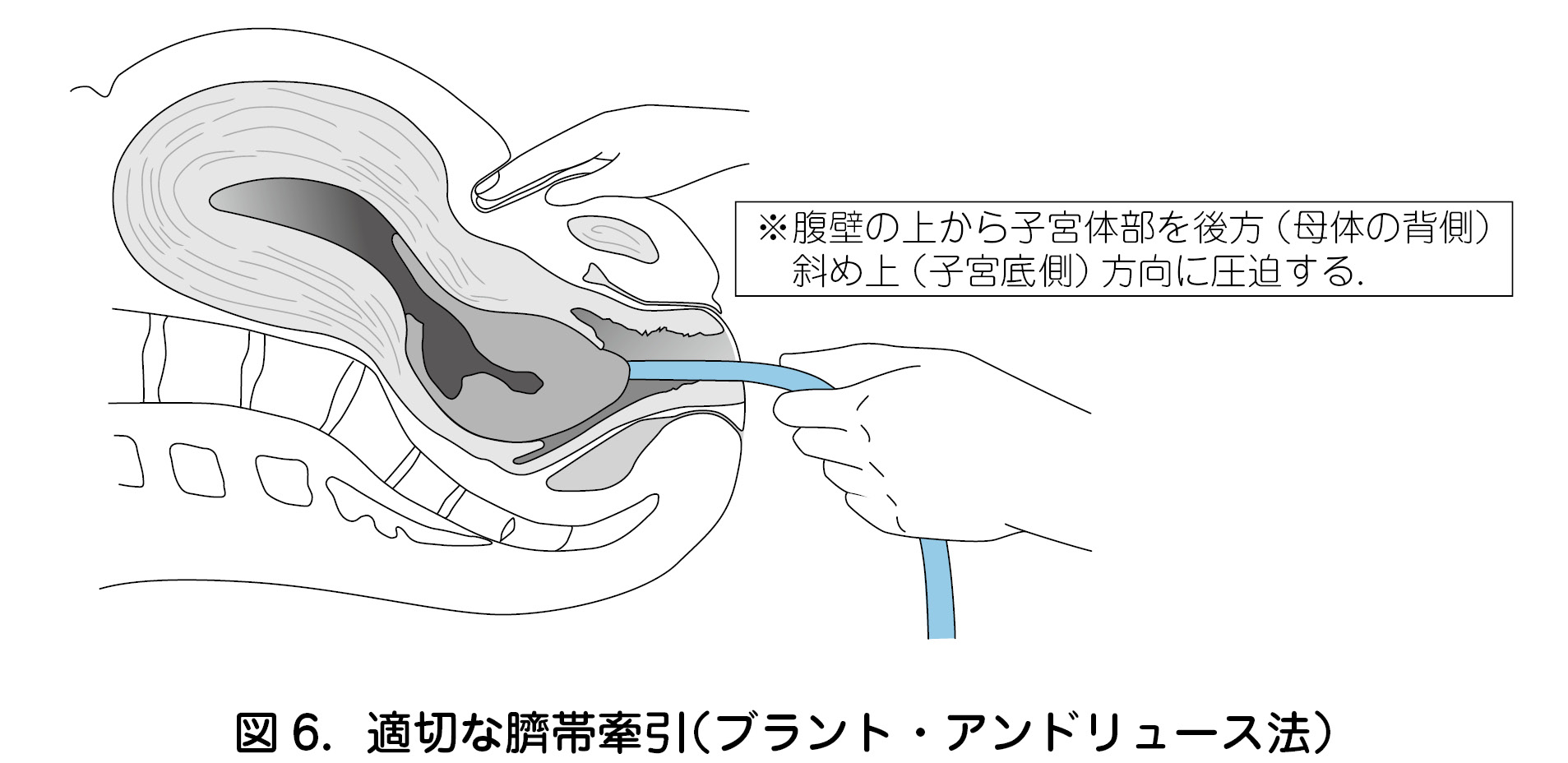
b.胎盤娩出のための適切な臍帯牽引(図6)
・適切な臍帯牽引を行うには,片手で臍帯を把持し愛護的に牽引すると同時に,もう一方の手で恥骨より頭側の下腹部(子宮底部ではなく子宮下節)に臍帯牽引の方向と逆向きの圧をかけることで,胎盤娩出を促し分娩第3期の短縮を図る.この手技はブラント・アンドリュース(Brandt-Andrews)法とよばれる.
・ただし臍帯牽引は分娩時の出血量減少に寄与しないとの報告もあり,逆に不適切な 臍帯の牽引となった場合には子宮内反症のリスクを増加させるため施行時には注意が必要である.
c.胎盤娩出後の子宮底マッサージ
・胎盤娩出後の子宮底マッサージが産後出血の減少と子宮収縮薬の追加使用の必要性を減少させるとの報告もあり,分娩後の子宮収縮の状態を確認する目的と合わせて合理的な手法であり,分娩第3期の積極的管理のプロトコールに含まれる.しかし,コクランレビューでは産後出血の減少に関しては統計学的な有意差は認められず,エビデンスとしては決定的ではないとしている.





