Q6.帝王切開瘢痕症候群による不正出血への対応は?
ポイント
- 帝王切開後には,子宮壁切開部に喫状hypoechoic area が認められることがあり,続発性不妊症・過長月経・月経困難症の原因になることを念頭に置く.
- 子宮壁の菲薄が認められても,妊娠早期に子宮破裂を起こすことはないため過度の不安を煽らないようにする.
(1)帝王切開瘢痕症候群(CSS:cesarean scar syndrome)による異常子宮出血(AUB)
- CSS は帝王切開創子宮瘢痕部を原因とする続発性不妊症・過長月経・月経困難症であり,帝王切開後に新たに症状が出現した場合はCSS を疑う.
- AUB の特徴は通常の月経終了に続き,あるいは数日おいて黒褐色で粘調性をもつ出血が少量持続することで,その出血は排卵期に止まることが多い.そのため詳しい問診だけでもCSS の推測ができ,排卵前に子宮創部陥凹に血液が貯留することを確認できれば診断となる(研修ノートNo.109 異常子宮出血(AUB)- PALMCOEIN分類に基づいた原因検索と対応- 帝王切開瘢痕症候群 参照).
(2)AUB を伴わない創部菲薄例への対応
- 子宮創部の陥凹のみでCSS の症状がない例も多く,60%程度に陥凹を認めるとする報告もある1).
- 挙児希望がなければ特に治療を要しない.妊娠希望がある場合には子宮破裂や瘢痕部妊娠のリスクが心配になる.
1 )菲薄化と子宮破裂
- 非妊娠時の陥凹の程度から子宮破裂を推測するデータは少ない.65 例の検討で,深い陥凹では帝王切開時に無症候性の子宮筋層離開を認める頻度が高いとしている2).
- 妊娠中の子宮創部は経過とともに変化し得る(図54).妊娠中に陥凹部を超音波検査で測定する試みは多く行われているが,症候性子宮破破裂の頻度が0.3%と低いことから,明確な結果は得られていない.1,849 人に対し34 週から38 週の計測で2.0㎜未満を高リスク,2.4㎜未満を中リスクとし経腟分娩を試みるかどうか決めるトライアルが行われ高リスクでは9%,中リスクでは41%が経腟分娩を試み症候性子宮破裂はなかった3).他の報告からも2.0㎜,2.5㎜がある程度の目安とされている.
- 菲薄化が気になる場合は,予定帝王切開分娩を勧めることで対応すればよい.少なくとも子宮破裂が心配という理由で無症状例への修復術を勧めることや,妊娠継続に否定的な発言をすることは控えるべきである.
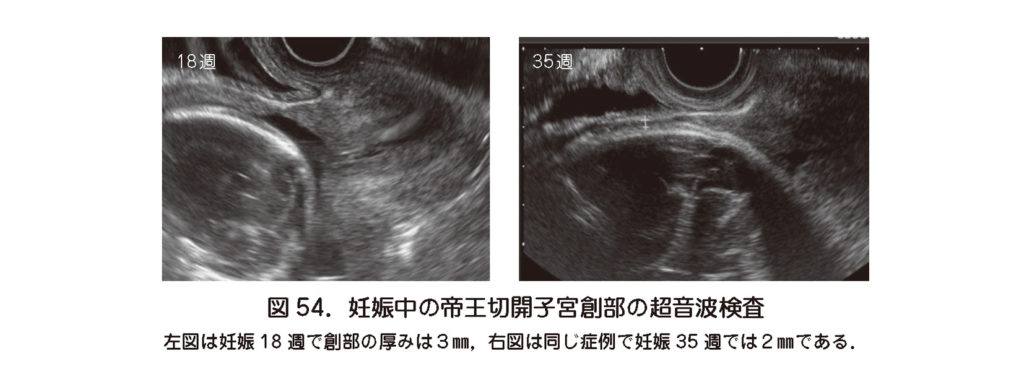
2 )菲薄化と子宮瘢痕部妊娠
- 帝王切開瘢痕部妊娠(CSP:cesarean scar pregnancy)の治療後に妊娠する場合は再発が危惧される.17.6%が再度CSP になるとされており,再発の頻度は高い4).しかし,CSP 既往者の瘢痕部を妊娠前に修復することでCSP を防ぐという臨床研究はなく,事前の修復術の有用性は示されていない.
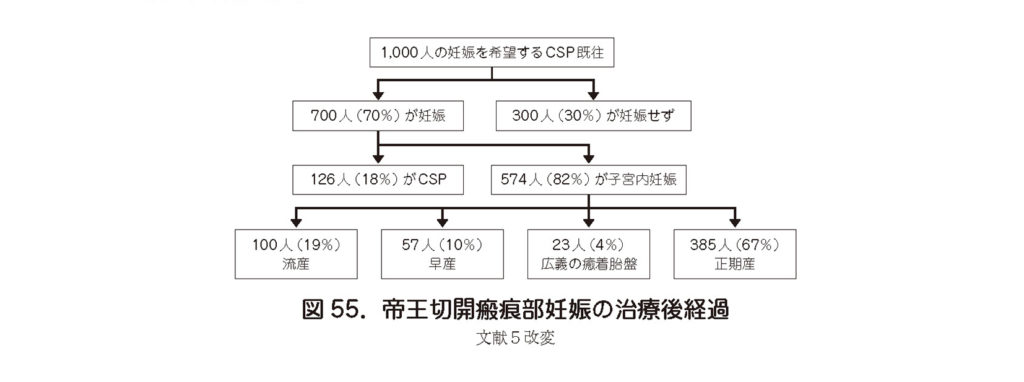
- 妊娠を望むCSP 既往例のその後の経過を過去のデータから推測した結果を図55 に示した5).妊娠できなかった例にはCSS も含まれると推測される.子宮内妊娠になったとしてもその後の妊娠経過はハイリスクであることを認識して管理する必要がある.図にはないが子宮破裂のリスクは1.5%と推測されている.
- CSP は妊娠9週未満に診断すれば大出血などのリスクは85%低下するため,妊娠後より早期の診断が望ましい.
(3)帝王切開時の説明
- 帝王切開の創部菲薄化に伴う疾患について,帝王切開時に説明する内容は施設により異なっていると思われる.帝王切開の同意書記入例を表10 に示した.単にリスクを記すのではなく,患者さんがどうすべきかを併せて示したので参考にしていただきたい.

(4)おわりに
- 子宮創部を原因とした帝王切開瘢痕症候群による子宮創部菲薄化は,しばしば認められるが必ずしも病的とはいえない.過剰な対応で妊娠を禁止する,あるいは妊娠を中断させることに根拠はない.一方,頻度は低いが帝王切開瘢痕症候群や菲薄化例の再妊娠時のリスクについては理解しておく必要がある.
文献
1) LF van der Voet, et al. Long-term complications of caesarean section. The niche in the scar: a prospective
cohort study on niche prevalence and its relation to abnormal uterine bleeding. BJOG. 121:236-244,2014
2) Olga Vikhareva Osser, et al. Clinical importance of appearance of cesarean hysterotomy scar at
transvaginal ultrasonography in nonpregnant women. Obstet Gynecol. 117:525-532,2011
3) Jastrow N, et al. Lower uterine segment thickness to prevent uterine rupture and adverse perinatal
outcomes: a multicenter prospective study. Am J Obstet Gynecol. 215:604.e1-604.e6,2016
4) Maddalena Morlando et al. Reproductive outcome after cesarean scar pregnancy: A systematic review and
meta-analysis. Acta Obstet Gynecol Scand. 99:1278-1289,2020
5) Timor-Tritsch, et al. Outcome of cesarean scar pregnancy according to gestational age at diagnosis: A
systematic review and meta-analysis. Eur J Obstet Gynecol Reprod Biol. 258:53-59,2021





