(3)症状別偶発合併症
他科疾患の特徴を理解し,疑った場合には専門医に積極的に相談する姿勢が重要である.
なお,一次施設の場合は,高次施設と連携をとり,対応を検討する.
1 )腹痛(消化器症状含む)
- 腹痛は正常妊娠,異常妊娠,偶発合併症のいずれにおいても最多の症状である.下記に示す疾患は頻度が高くかつ重要な疾患であるため,特徴を理解し鑑別を行う.
参考として妊娠初期・中期の腹痛における偶発合併症診断フローチャートを図1に示す.
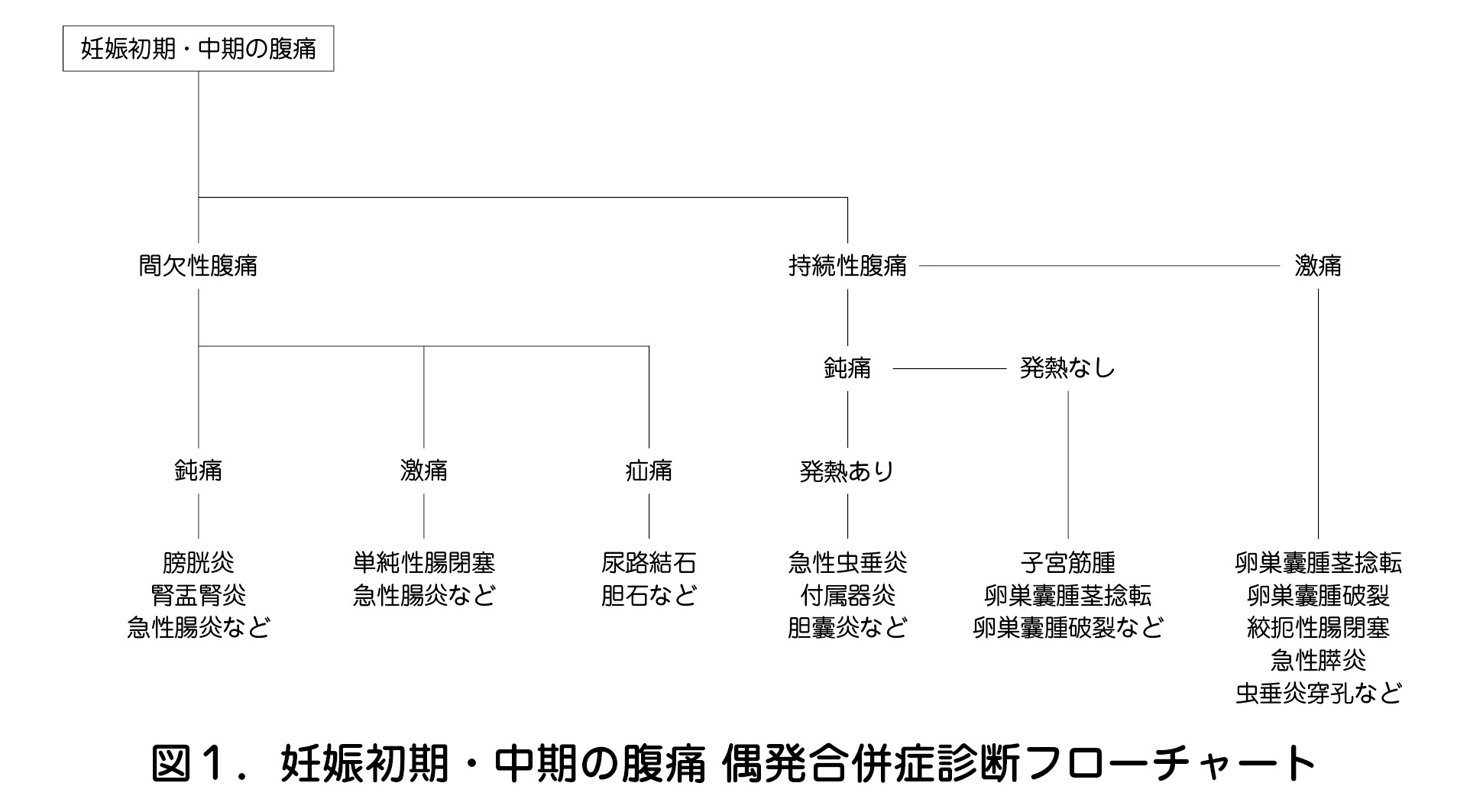
①卵巣囊腫
- 茎捻転と破裂が腹痛の原因となり,急激な持続的疼痛として出現する.黄体囊胞や卵巣過剰刺激症候群など非腫瘍性病変でも茎捻転や破裂を生じる.
- 激痛を来した場合には開腹手術が基本となるが,妊娠初期には腹腔鏡手術の選択も可能である.また悪性が否定できない場合や感染・炎症が強い症例は手術を考慮する
- 一次施設では,各地域の状況を鑑み,高次施設と連携をとりながら対応を検討する.
②子宮筋腫
- 比較的頻繁に遭遇する疾患で,子宮筋腫は妊娠中の血流や性ステロイドホルモンの分泌動態により変性を起こし,局所炎症が惹起され筋腫部位の持続性鈍痛に関与する.鎮痛薬でコントロールを図る.
- 子宮筋腫からのサイトカイン分泌が子宮収縮を惹起することもある.
- 保存的治療で増悪する場合,有茎性筋腫が茎捻転を起こした場合などでは手術を考慮するが,妊娠子宮であることから慎重を要す.ほかにクラミジアによる付属器炎なども持続性鈍痛として出現する.
③急性虫垂炎
- 妊娠中すべての時期で発症する.
- 妊娠中期以降は,食欲不振,嘔気・嘔吐は妊娠中のマイナートラブルと類似することと,疼痛部位が妊娠週数に伴い外上方へ移動することにより,診断が困難となる.
- 持続する疼痛で圧痛,反跳痛が出現し,穿孔して重症化すると胎児・母体死亡を引き起こすこともある.また子宮収縮を惹起し,流早産のリスクも上昇する.
- 抗菌薬による保存的な治療や手術治療が必要となるため,一次施設の場合は,高次施設と連携をとり,対応を検討する.
④腸閉塞
- 妊娠中は重症化しやすく敗血症性ショックを合併することがある.
- 腹部全体の痛みと嘔吐が主症状で腹部の圧痛,腸蠕動異常がみられることもある.
- 腹部手術の既往が起因となり,術後の初回妊娠で発症しやすい.
- 早期に診断し保存的療法の可否を外科と共に決定し,十分な補液,抗菌薬の投与,腸管の減圧を行う.保存的治療に反応が悪い場合や絞扼性腸閉塞では手術を行う.
⑤胆囊性疾患
- 初発は右上腹部痛で,悪心・嘔吐を伴う.
- 治療は経口摂取の禁止,輸液,胃管挿入である.急性胆囊炎では抗菌薬を使用し保存的治療で回復することが多いが,再発率が高く最終的に外科療法に移行しなければならない場合もある.
⑥急性膵炎
- 妊娠自体が急性膵炎発症のリスクとされている.
- 発症時期は妊娠中期以降が多く,初発症状は持続性上腹部痛が多く,悪心・嘔吐や上背部痛を訴え,血中・尿中消化酵素濃度の上昇が特徴である.
- 妊娠中は内科的治療を行うが,重症例では外科的治療として腹腔ドレナージ術が行われる.
⑦急性腎盂腎炎
- 妊娠中の子宮内容増大により膀胱や尿管が圧迫され,尿路感染症を来しやすく腎盂腎炎の発症頻度も上昇する.膀胱炎では症状が少ないが,上行感染し腎盂腎炎となると発熱,間欠性の腰背部痛,背部叩打痛を引き起こす.
⑧尿路結石
- 尿路結石は間欠性疝痛で血尿を伴う.
- 発症は妊娠中期以降に多く尿管の走行上右側に多い.
2 )発熱
- 発熱を来す疾患は多様であるが,いわゆるかぜ症候群などの上気道感染症や,先に挙げた腹痛を起こす疾患のうち感染性疾患は発熱を伴い,必要に応じて抗菌薬を処方することがある.
- 発熱自体が直接胎児に影響することはないが,妊娠中に処方可能な解熱鎮痛薬は限られており注意が必要である.
①脱水
- 妊娠初期には悪阻症状が出現することがあり,水分摂取困難となると脱水から発熱を来すことがある.
②甲状腺機能亢進症
- 甲状腺機能亢進症状として発熱以外に心悸亢進・発汗過多・振戦などを伴うことが多く,内科医へのコンサルトが必要となる.流早産のハイリスクとなることから,妊娠初期に甲状腺機能を確認している施設もある.
3 )頭痛
- 女性における頭痛の有病率は高く,また妊娠初期の悪阻症状の1つとして頭痛を訴える妊婦も多い.
- 妊娠高血圧症候群や子癇発作の前駆症状として頭痛が出現することがある.
- 片頭痛や緊張型頭痛のような慢性頭痛といわれる一次性頭痛に対し,二次性頭痛は器質的疾患に起因する頭痛であり,生命予後にかかわるため迅速な診断が必要となる.
- 一般的に『緊急性の高い頭痛』としては①「突然の過去に経験したことのないような頭痛(クモ膜下出血を疑う)」や,②「手足のしびれや麻痺などの頭痛以外の神経症状を伴うもの(脳出血を疑う)」,③「発熱を伴う頭痛(髄膜炎や脳炎などの感染などの可能性)」が挙げられ,特に①②についてはCT 検査ができない場合は直ちに脳神経外科処置が可能な高次医療機関への搬送を検討する.③についても発熱が産科的原因で説明できない場合は内科医にコンサルトする.
- なお,一次施設の場合は,高次医療機関と連携をとり,検査内容を含めた対応を検討する.
①クモ膜下出血
- 妊娠により脳動脈瘤が破裂しやすいわけではないが,妊娠中後期の母体の循環血液量の増加や血圧の上昇により発症することがある.
- 高度な意識障害を伴う頭痛や項部硬直を伴う頭痛では積極的に本症を疑う.
②脳出血
- 出血部位により多彩な神経症状が出現する.
- 基礎疾患として脳動静脈奇形や,もやもや病はリスク因子となる.
③脳梗塞
- 妊娠中は出産後の止血のため凝固機能が亢進し,脳梗塞の発症リスクとなる.また妊娠初期の脱水もリスク因子として知られている.
4 )精神疾患
- 妊娠・産褥期は様々な精神的肉体的ストレスが強く,最も精神疾患を発症しやすい時期である.
- 周産期うつ病や不安障害は比較的頻度が高いが,その診断は困難であるため,疑った場合には専門医にコンサルトを行う.
①ウェルニッケ脳症
- ビタミンB1 欠乏により振戦・眼球運動障害・意識障害・失調性歩行を特徴とする神経症状を引き起こす.その後遺症として記銘力障害・見当識障害・作話を特徴とするコルサコフ症候群が知られている.
②周産期うつ病
- 主な症状は抑うつと興味関心の低下である.不眠や過眠,食欲低下や過食がみられることもあり,軽度のものでは周囲はうつ病に気付きにくく,妊娠中にも産後にも発症する.
- 近年では包括的2項目質問法やエジンバラ産後うつ病質問票などを妊娠中に用い,軽症からの早期介入により産後うつ予防が可能なことが知られている.
③パニック障害・強迫性神経症など
- 自分の身体の変化,出産後の生活や胎児・育児への不安があり,これらが引き金となり不安障害が発症することがある.
- 特に妊娠初期は流産の不安やつわりによる体調不良も加わり,発症しやすい時期となる.同様に産後は育児ストレスから発症しやすい.
文献
- 1)American College of Obstetricians and Gynecologists: Guidelines for diagnostic imaging during pregnancy.
Committee Opinion No.299, September 2004





