(2)男性のがん・生殖医療
ポイント
- 化学療法前には精子凍結保存が推奨される.
- 化学療法後に無精子症となった場合には,精巣内精子採取術が考慮される.
がん治療の精巣機能への影響は様々である.精巣がんに対して,片側精巣の切除のみで化学療法や放射線治療を施行しなければ,妊孕性に影響はほぼないとされる.また,化学療法でも薬剤の種類や用量により,影響の程度は異なる1).シクロホスファミドなどのアルキル化薬やシスプラチンなどの白金製剤は精子形成のもととなる精原細胞を減少させる.数年後に精子形成が再開することもあるが,非可逆的な造精機能障害となることもある.また,化学療法後2年間は精子の染色体異常が高頻度とされる.抗がん薬別の精巣機能へのリスク分類は『ASCOガイドライン(2013)』2)などがあるが.分子標的薬など,リスクが明らかではない薬剤もある.精巣への放射線照射では,低線量でも一時的な不妊に,2~6Gyで永久不妊になるとされる.精原細胞はライディッヒ細胞(男性ホルモンを産生)より,抗がん薬や放射線への感受性が高いため,男性ホルモンは低下しなくても無精子症となっている場合がある.
日本癌治療学会の『がん診療医ガイドライン』1)では,化学療法前には精子凍結保存が推奨される(推奨グレードB,科学的根拠があり,行うよう勧められる),また,化学療法後に無精子症となった場合には,精巣内精子採取術が考慮される(推奨グレードB)としている.がん治療の診療科には患者への情報提供,産婦人科には受け入れ体制の構築が求められる.
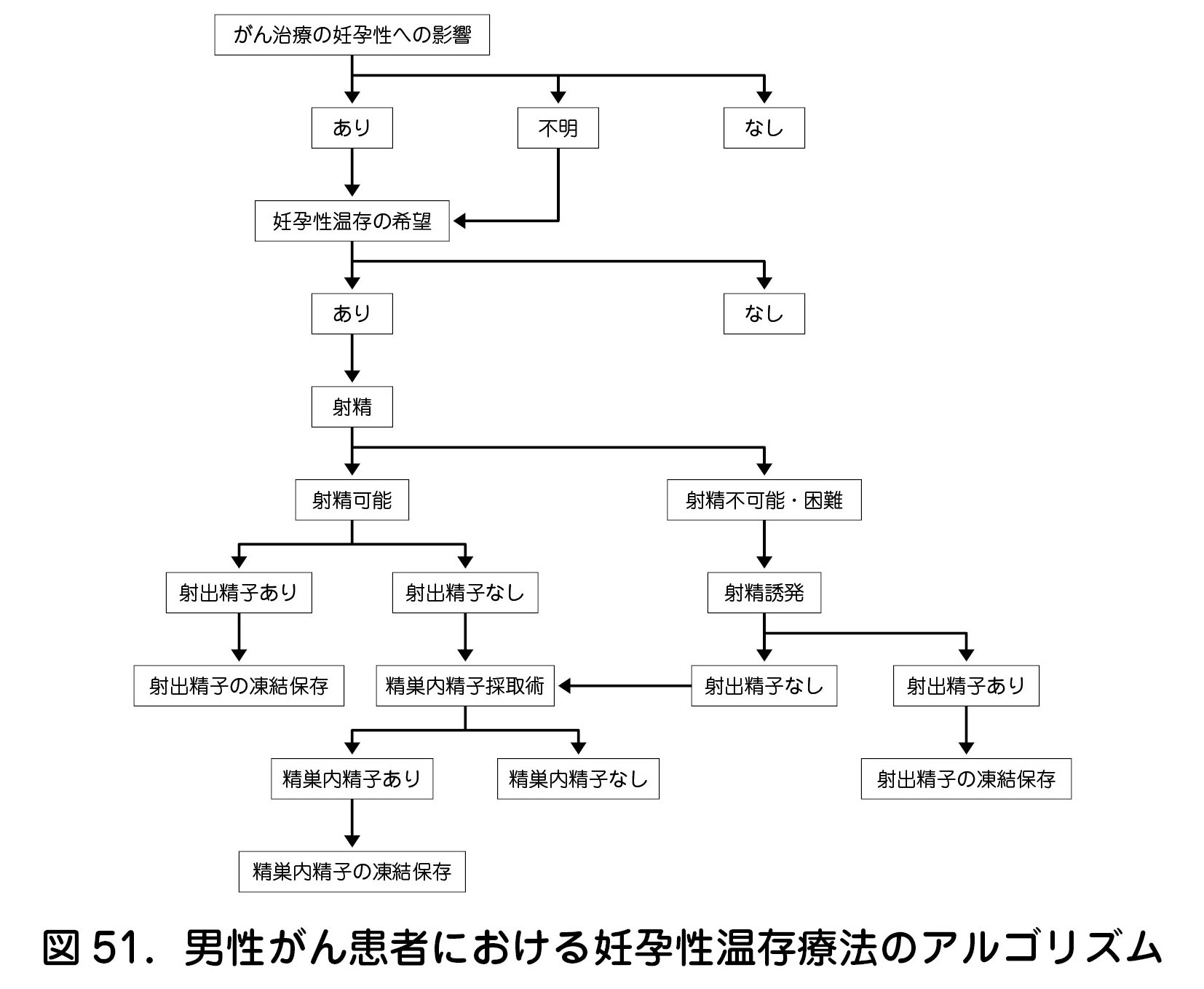
思春期以降の男性がん患者における妊孕性温存療法のアルゴリズムを示す(図51).がん治療前の精子凍結保存が望ましいが,発熱や各種サイトカインの上昇などにより,既に造精機能が低下していることもある.また,治療開始後に実施されることもある.
マスターベーションによる射精精液が得られない場合は,振動・電気刺激,陰圧式勃起補助具,PDE5阻害薬の内服,海綿体へのプロスタグランディン注射などによる射精誘発を行う.逆行性射精では膀胱内精子を採取する.射出精液中に精子を認めない場合は,精巣内精子採取術(onco-TESE:oncological testicular sperm extraction)を考慮する.精子形成の始まっていない小児には,精子形成幹細胞を含む精巣組織の凍結保存が試みられている.しかし,精巣組織の再移植では,がん細胞が含まれ再発する可能性もあり,体外培養で成熟精子を作出する研究が進められている.
精液処理は,取り違い防止のため必ず2名以上のチェック体制で行う.検体管理システムでバーコード管理を併用する施設も増えている.精液量,良好運動精子数を確認し,通常の精液の場合はバイアル法での凍結保存を行う.液化処理後,密度勾配遠心法(ISolate™など),swim-up法などにより,精子の洗浄・濃縮を行い,凍結保護剤で処理した後,凍結容器に入れ液体窒素蒸気上で5分間静置,液体窒素保存タンクヘ保存する.高度乏精子症やTESEにより得られた少数精子の凍結保存には,ストロー法や胚凍結で使用されているCryoloopやCryoTop®を用いた方法があるが,open systemでは保存タンク内でのコンタミネーションなどの問題があり,closed systemへの移行もみられている.
がん患者の精子凍結保存の日本における課題としては,①凍結精巣組織からの体外での精子形成技術,凍結精子での妊娠による次世代への影響などの医学的課題,②がん治療を行う施設での妊孕性温存の情報提供と生殖医療施設への相談・紹介,精子の凍結保存ができた例,できなかった例の精神的支援などの連携体制の課題,③妊孕性温存療法の費用負担(保険適用や公的補助など)の経済的課題,④保存期間や使用可能な年齢,死後生殖(最高裁で父子関係は認められず),代替手段としての提供精子による生殖医療などの倫理的課題など,解決すべきことは多い3).
文献
- 1)日本癌治療学会がん診療ガイドライン統括・連絡委員会.がん診療医ガイドライン.(http://www.jsco-cpg.jp) (2023 年4月現在)
- 2)日本癌治療学会編.小児思春期・若年がん患者の妊年性温存に関する診療ガイドライン2017 年版.東京,金 原出版.2017
- 3)中塚幹也,シリーズ生命倫理学編集委員会編.第5章 配偶子・受精卵・性腺凍結保存.シリーズ生命倫理学 生殖医療.東京,丸善出版.85-108,2012





