(1)更年期障害の検査・診断
1 )更年期障害(Climacteric Disturbance(Disorder))とは
「更年期」とは,加齢に伴い卵巣機能が低下し閉経となる時期の前後5年間を合わせた 10 年間をいう 1).12 カ月以上の月経のない期間を経て「閉経」とされ,日本人での平均閉経年齢は 50.5 歳といわれる.この時期に現れる多種多様な症状の中で,器質的変化に起因しない症状を「更年期症状」といい,その中でも日常生活に支障を来す病態を「更年期障害」と定義する 1).更年期の内分泌動態の特徴は,それまで厳密に制御されていた視床下部-下垂体-卵巣系の大きな「ゆらぎ」であり,エストラジオール(E2)の血中濃度は閉経の約2年後まで大きく変動する.子宮摘出後のように月経により閉経を判断できない場合には,血中 E2 値 20pg/mL 以下かつ FSH 値40mIU/mL 以上で閉経後と判断する 2).
2 )病態
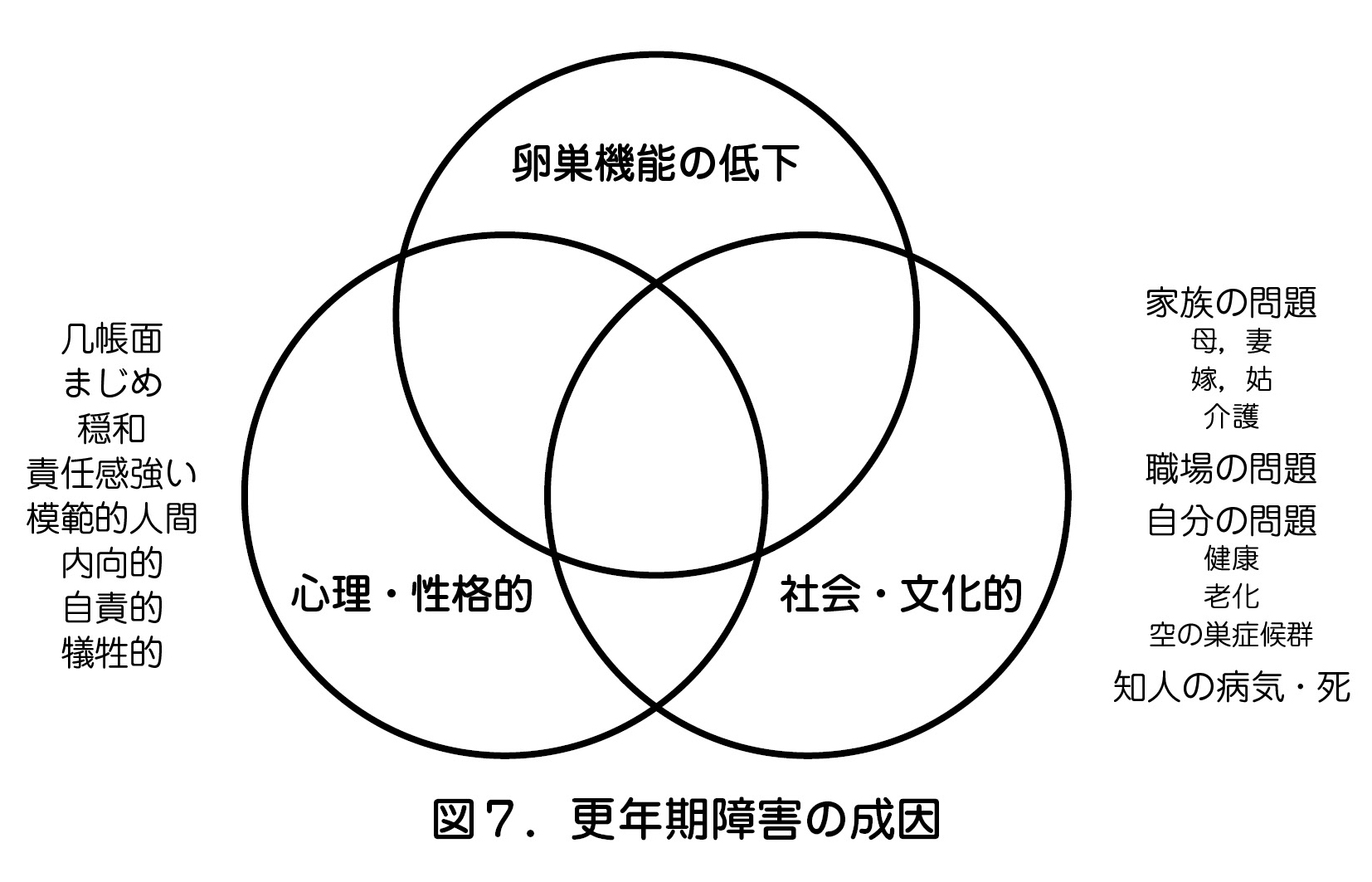
更年期障害の主たる成因は卵巣機能低下によるエストロゲンの消退が最も重要な要素であるが,さらに更年期に生じやすい対人関係や家族の問題などの社会・環境的要因,生来の性格や生育歴などの心理・性格的要因も複雑に絡み合って,多様な症状を発現している(図7).臨床では常にこの3要因を考えながら患者さんと接することが重要であるが,卵巣機能低下以外の要因は初回の問診のみでは分かりにくいことも多いため,時間をかけたお互いの信頼関係の確立も重要である.
3 )臨床症状
更年期障害の症状は多彩であるが,血管運動神経症状(のぼせ,ほてり,発汗,動悸,冷感など),泌尿生殖器症状(腟萎縮症状,性交痛,頻尿,尿失禁など),精神神経症状(不安,抑うつ,気力減退,不眠など)などがある.日本人女性は,ほてりや発汗に比較して易疲労感や肩こりが多いことや精神的症状の頻度が高いことが特徴である.既に更年期にはエストロゲンの低下に伴う泌尿生殖器の萎縮,脂質異常症,動脈硬化,骨量減少などが始まっており,長期的には老年期にかけて心筋梗塞・脳卒中などの心血管系疾患,骨粗鬆症による骨折などのリスクも増加する.
4 )検査・診断の流れ
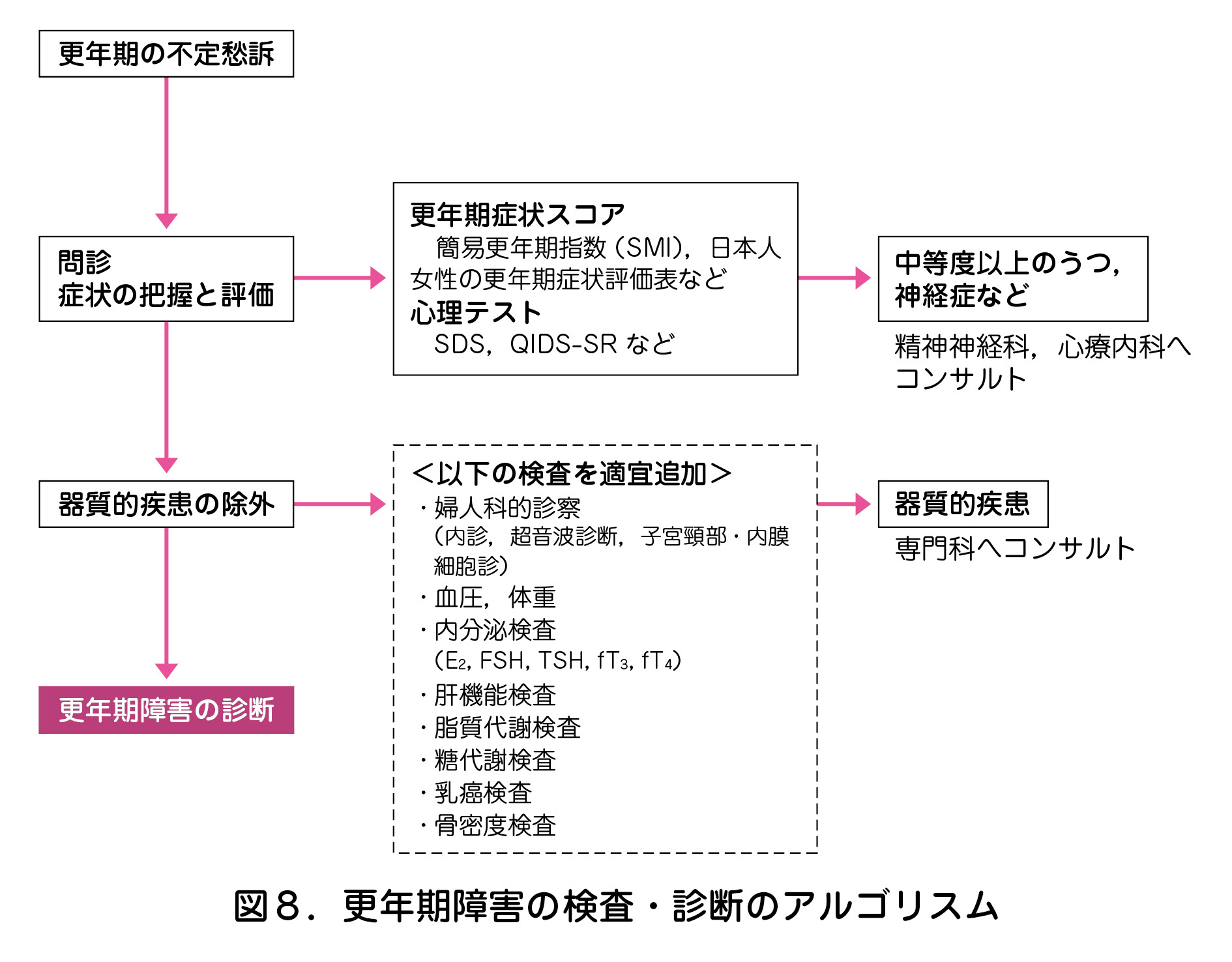
更年期障害の診断基準は現時点で存在しない.更年期の女性が多種多様な身体精神症状を呈するものの明らかな器質性疾患が認められない場合に,更年期障害として取り扱っていく.更年期障害の検査・診断のアルゴリスムを図8に示す.
更年期障害の主症状やその重症度を評価し,治療方針を決定し,治療効果を判定するために,簡易更年期指数(SMI:simplified menopausal index)3),日本人女性の更年期症状評価表(日本産科婦人科学会生殖・内分泌委員会)4),Kupperman 指数 5)などの更年期スコアが有用である.さらに,更年期医療の現場では,うつ病を中心とする気分障害とパニック障害を含む不安障害が多いため,SDS(self-rating depression scale)6)や簡易抑うつ症状尺度日本語版(QIDS-SR)7)などでうつ状態を把握する.これらのスコアが高値で薬物療法でも症状が軽快しない場合,自殺観念・10~15 の身体症状を中心とした訴え・朝悪く夕方よいという気分の日内変動の3つが伴う場合などには,うつ病などを疑い早期の精神神経科や心療内科受診を勧める.
5 )器質的疾患の除外
更年期以降に日常生活に支障を来す症状が出現した場合に,類似した不定愁訴を示す器質的疾患を除外できれば更年期障害の診断となる(表7)8).特に甲状腺機能異常には留意すべきで,月経不順に加えて発汗や動悸を自覚する場合には甲状腺機能充進症が,易疲労感や冷えを自覚する場合には甲状腺機能低下症がそれぞれ鑑別にあがる.また,更年期以降は,乳癌・子宮内膜癌・卵巣癌や生活習慣病,骨粗鬆症などの好発時期でもあり,更年期障害での婦人科外来受診に伴う血圧・体重測定や検診がこれらの異常の早期発見・治療につながることもあるため,外来受診時の血圧測定や体重測定も重要である.肝機能・脂質代謝・糖代謝検索は職場健診や市町村の特定健康診査での代用も可能である.やせ,骨粗鬆症の家族歴,早発閉経,腰痛などの女性はもちろん,リスク因子や自覚症状がなくても更年期での骨密度検査は骨粗鬆症のスクリーニングとして重要である.これらの器質的疾患の除外のための検査は,更年期障害の治療としてホルモン補充療法を行う場合の禁忌・慎重投与症例を判断するための検査とも多くが重複している 9).

文献
- 1)日本産科婦人科学会編.産科婦人科用語集・用語解説集改訂第 4 版.日本産科婦人科学会,2018
- 2)日本女性医学学会編.女性医学ガイドブック 更年期医療編 2019 年度版.金原出版.22-49,2019
- 3)小山嵩夫.更年期・閉経外来 更年期から老年期の婦人の健康管理について.日本医師会雑誌.109:259-264, 1993
- 4)日本産科婦人科学会生殖・内分泌委員会.日本人女性の更年期症状評価表の作成.日本産婦人科学会雑誌. 53:883-888,2001
- 5)Kupperman HS, et al. Comparative clinical evaluation of estrogenic preparations by the menopausal and amenorrheal indices. J Clin Endocrinol Metab. 13: 688-703, 1953
- 6)松野俊夫,他.女性心身医学.永井書店.54-68,2006
- 7)藤澤大介,他.日本語版自己記入式簡易抑うつ尺度(日本語版 QulDs-sR)の開発.ストレス科学.25:43-52, 2010
- 8)高松潔.更年期症状・更年期障害の病態と診断.基礎からわかる女性内分泌,百枝幹雄.診断と治療社. 206-209,2016
- 9)日本産科婦人科学会,日本女性医学学会編.ホルモン補充療法ガイドライン 2017 年度版.日本産科婦人科学会. 69-93,2017
ポイント
- 子宮を有する女性にホルモン補充療法を行う際には,必ずエストロゲン製剤に黄体ホルモン製剤を併用する.
- HRT を開始する際に,乳がんリスクを含めた有害事象の説明は必須である.
- 肥満,加齢,脂質異常症,高血圧,糖尿病,慢性炎症性疾患,片頭痛などの血栓症リスクや胆囊・肝臓疾患が存在する場合,経皮吸収エストラジオール製剤が第一選択となる.
- 黄体ホルモン製剤は種類により,子宮内膜保護作用の強弱,乳がんリスク高低が異なる.

