2.染色体異常
(1)染色体異常と流産の時期
○染色体異常は,数的異常と構造異常に大きく分けることができる.
○数的異常には,本来2 本のペアである染色体が3 本になるトリソミー(trisomy)や1 本しかないモノソミー(monosomy),それぞれの染色体が3 本あって全体で69本になる三倍体(triploidy)などが含まれる.
○構造異常には,染色体相互転座や染色体逆位,部分欠失や重複,リング状に丸くなった環状染色体,長腕または短腕のみを有する同腕染色体(イソ染色体)などが含まれる.
○その他,一部の染色体の不活化や刷り込み現象(imprinting)などに関する機能異常がある.
○臨床的に流産と診断される流産の50~70%に染色体異常を伴うとされ,流産の80%は妊娠12 週までに起きる.
○数的異常を伴う場合,75 %は妊娠8 週までに流産となる.
○数的異常がない場合は13 週に流産のピークがある.
※染色体の数的異常を伴う受精卵では早い時期に流産になりやすい.染色体異常の割合は妊娠第1 三半期の流産では55%,第2 三半期の流産・死産では35%,第3 三半期の死産では5%とであるという.これらの数字は,染色体の微細失をも検出できるアレイCGH 法を用いるとさらに高くなる可能性がある.
(2)配偶子・受精卵の染色体異常
○卵子の染色体異常は母体年齢の上昇に伴って増加する.
○精子でも染色体異常は存在するが,父親年齢との関連では,加齢に伴って遺伝子レベルの変異が増えることが知られている.
○3 日目胚では,50%に染色体異常があり,これ以降は妊娠週数が進むにつれて染色体異常の割合が減少する.すなわち,染色体異常がある受精卵は新生児としての出生まで到達できず,その過程で淘汰されてしまう(図1).
○流産の場合にみられる染色体異常では,60 %に常染色体トリソミーが認められ,その中でもっとも頻度が高いのは16 番染色体のトリソミーである.
○16 トリソミーの他には,13,15,18,21,22 番のトリソミーが比較的頻度が高いが,そのほかの常染色体トリソミーも認められる.
○2 つ以上の染色体にトリソミーが認められることもある.
○流産物の検査でトリソミーを繰り返す場合は,加齢による影響や,同じ染色体トリソミーによる流産の場合には,両親のいずれかの性腺モザイクが推定される.
○トリソミー以外ではX 染色体が一本しかないX モノソミーが約20%,3 倍体が約15 %である.X モノソミーは,流産を免れて生まれて来られた時の表現型はターナー(Turner)症候群として知られるが,X モノソミーのうちの大半が流産に終わってしまっている.

(3)転座による流産
○流産における染色体異常の数パーセントを占めるものに染色体の不均衡型転座がある.
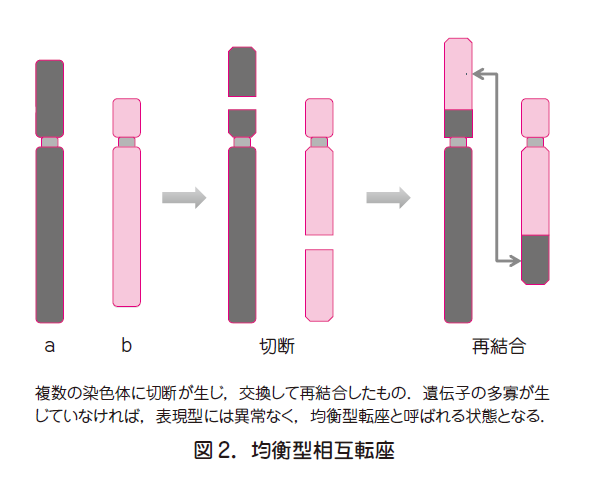
○カップルのどちらかに均衡型転座(図2)を認めることがほとんどである.
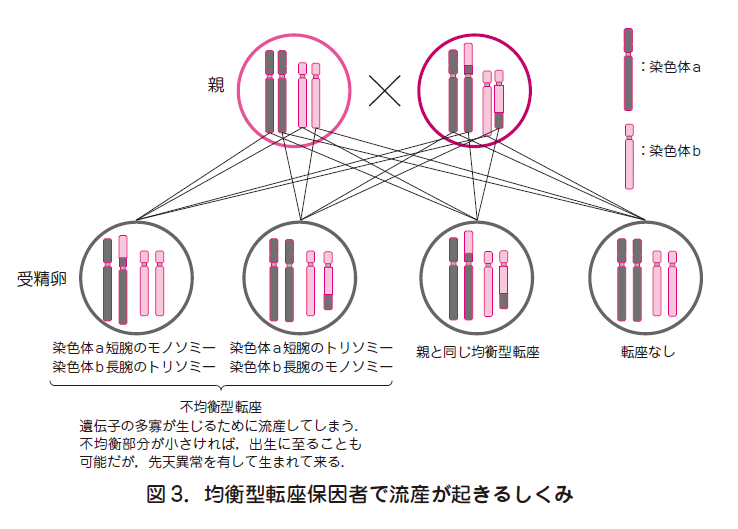
○カップルの一方が染色体均衡型転座保因者の場合は,図3 に示すとおり,受精卵での染色体不均衡が生じやすくなり,流産を繰り返すことがある.
○均衡型相互転座は,400 人に1 人程度に認められるが,不育症カップルには5~10%程度に認める.
○日本では日本産科婦人科学会に申請したうえで,着床前診断を選択することも可能となる.
○相互転座をもつカップルの31 . 9 %は診断後の初回妊娠で出産に至っており,転座保因者の流産率は有意に高いが,累積的には68 . 1 %が自然妊娠により出産可能だという報告もある.
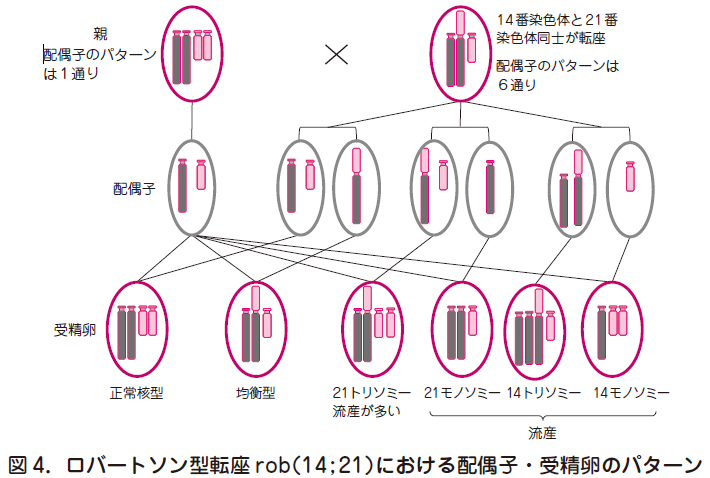
○均衡型転座の一型にロバートソン転座がある(図4).
○13,14,15,21,22 番染色体は端部着糸点型染色体と呼ばれ,これらの染色体の短腕は非常に小さく,有効な遺伝子がない.
○ロバートソン転座はこのうちの二本が転座して短腕を失い,染色体数45 になったものをいう.失われた短腕には遺伝子がないために表現型は正常である.
○13 番と14 番の転座rob(13;14)が全体の3 / 4 を占め,次いで14 番と21 番rob(14;21),21 番同士rob(21;21)が多く,その他は稀である.
(4)カップルの染色体検査
○流産絨毛の染色体分析の結果,カップルに染色体異常の可能性が疑われて染色体分析を行う際には,両者を調べる必要がある.
○適切な遺伝カウンセリングの後に検査を行う.
○結果告知の方法は,カップルそれぞれの結果のを聞く方法と,2 人のどちらに異常があるかは伏せた状態で告知を受ける方法の2 つの選択肢があり,検査を受ける前に希望を伝えておくことができる.
○染色体異常が見つかった場合でも,そのこと自体に対する治療法はない.
○他の家系要員も同様な異常を保因している可能性に十分留意する.
○カップルのいずれかに染色体異常を思わせる特徴がある場合.

