37.今や子宮内容除去術は超音波ガイド下手動吸引法(USG-MVA)?
経口中絶薬(メフィーゴ®パック)治療を導入してから2年が経とうとしています。初期人工妊娠中絶における子宮内容除去術を行う件数が激減しました。しかし、子宮内容除去術は、流産や胞状奇胎、人工妊娠中絶等に対して様々な規模の施設で日常的に施行されることから、産婦人科医にとって習得すべき基本手術であり、症例がなくなることはないと思います。
一方で,子宮内容除去術は、術者単独でも施行可能で必ずしも入院を要さない術式であるため、慣れてくると医療事故を起こしやく、短時間かつ低侵襲な術式であるがゆえに、ひとたび重篤な合併症が併発すると、社会的なトラブルに発展する事例も多いです。
よって、安全に施行し続けるためには、リスク症例の見極めと基本手順の徹底、トラブルシューティングの熟知、子宮内容除去術は盲目的操作である従来の概念を改めて、煩雑でも原則超音波ガイド下処置である認識を理解することが重要な鍵と考えます。
例えば、副鼻腔の手術は盲目的操作による視神経損傷が問題となり、私が医師になりたての30年以上前には、既にファイバー下での操作に替わっていました。中心静脈カテーテル留置や穿刺手技もエコーや透視等のガイド下無しの盲目的操作で行うことは、現在あり得ないと思いますが、いまだに子宮内容除去術だけは盲目的操作のみで行う施設が少なくありません。
せめて、子宮内容除去術も全ての操作とは言わないまでも、原則エコーガイド下で行うことが安全と考えます。子宮内容除去術を静脈麻酔または傍頸管ブロックで行う施設も多いですが、術者とは別に患者やモニターを常時監視するスタッフを配置することが医療事故防止に繋がると思います。
「超音波ガイド下で子宮内容除去術なんて面倒なこと誰かやっているの?」と思われるかもしれませんが、超音波ガイド下手動吸引法(ultrasound-guided manual vacuum aspiration: USG-MVA)は、超音波群、非超音波群の各100例の後ろ向き研究において、非超音波群と比較して有意に手術時間の短縮、術中合併症が減少し1)、超音波ガイド下手動吸引法群152例、電気吸引法151例の無作為化比較試験においても、術後子宮内癒着の発生率は、超音波ガイド下手動吸引法群の方が有意に子宮内癒着の発生率が低い結果が海外から報告されています2)。
国内の人工妊娠中絶治療は、子宮内容除去術の手技にたけた母体保護法指定医師が施行していますが、それでも子宮穿孔例は、掻爬法、吸引法いずれの方法でも毎年発生している実態からも、ルチーンで超音波診断装置の事前準備をすべきでしょう。経腹プローベを操作する助手がいない場合には、患者腹壁に経腹プローベを固定して、術者が経腹プローベを操作しながら手術を施行することがお勧めです(図).川崎市立川崎病院の林保良先生が、術者単独による子宮鏡下手術の際にされていることをマネしてやっています。
図 経腹プローベの腹壁固定例
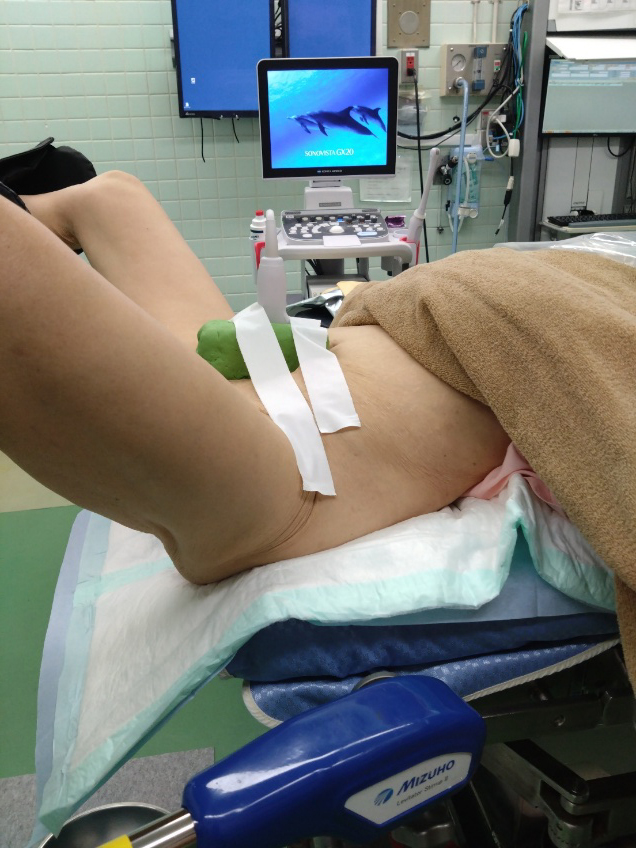
手術開始直前に経腹プローベをU字型の枠とともに腹壁に固定して、ドレープ上から術者がプローベを操作する
経腹エコーで子宮の描出が不良の場合には、術中膀胱内に生理食塩水を注入すると改善することが多く、全ての手術操作を超音波ガイド下で行う必要はないと思いますが、適宜超音波で確認しながら手術を行うことで、穿孔・遺残リスクだけでなく術者のストレスも大幅に軽減することが期待できます。
掻爬法,吸引法いずれの方法でも子宮穿孔例が毎年発生しているとはいえ,掻爬法よりも吸引法の方が子宮穿孔頻度は有意に低値であることは、海外のみならず国内データでも実証されていますので、これから子宮内容除去術を自施設で導入される先生は、MVAキット(Women’s MVAシステム)を用いことをお勧めします。
子宮内容除去術で難易度が高い要因が報告されており、術前に何らかのリスク因子を認める場合には、入院や全身麻酔管理下、自施設で対応が困難な場合には、高次施設への紹介を検討しましょう。子宮内容除去術における手技で最も重要なステップは頸管拡張処置であり、この処置の成否が、手術自体の成否に直接影響します。
頸管拡張処置は、分娩時と異なり疼痛を伴いやすい処置であるため、特に未産婦には傍頸管ブロック下で処置を行い、処置直後にNSAIDs坐薬挿入を行っています。通常、腟内を十分に消毒した後に子宮腟部12時方向を子宮把持鉗子(可能であれば,マルチン鉗子よりも塚原鉗子の小さいサイズで把持する方が出血や疼痛が少ない)で把持し、子宮ゾンデを頸管に挿入して、頸管の方向を確認してから吸収性子宮頸管拡張剤を留置します。MVAキットを用いる場合には、術前に吸収性子宮頸管拡張剤の留置は原則不要とされています。
吸収性子宮頸管拡張剤は、ラミセル、ダイラパンS、ダイラソフト、ラミケンアール/ストレート、日本ラミナリア桿等が市販されています。また、吸水性子宮頸管拡張剤を留置した後は院内待機とし、午前中の早い時間に手術を予定する場合には、前日に入院下で処置を行い、予防的抗菌剤投与を頸管拡張時より開始するのが良いです。
頸管拡張困難例は経腹エコーガイド下で子宮把持鉗子を緩徐に牽引して子宮ゾンデを慎重に挿入してみますが、急激に牽引すると血管迷走神経反射をきたすので、注意が必要です。それでも子宮ゾンデの挿入が困難であれば、子宮ゾンデの代わりに細径子宮ファイバースコープを用いて頸管内の走行を観察して、子宮内腔に到達することを確認してから頸管拡張処置を行っています。
術後は、感染による発熱・腹痛や遺残による貧血・子宮出血の持続に注意します。処置直前の十分な消毒は必須ですが、処置置後から高熱をきたすようであれば、子宮・骨盤内感染を疑い入院下で早期に抗菌剤を投与します。吸収性子宮頸管拡張剤が留置されていれば、すみやかに抜去し、子宮内腔に膿貯留を認める場合には、ドレナージを考慮しましょう。遺残による子宮出血は術後1か月以上経過しても持続する可能性があり、手術約2週間後の再診では血算と経腟エコー検査による確認を行い,所見に応じて,RPOC(Retained Products of Conception)や絨毛性疾患等の可能性を念頭に血中HCG値や画像診断によるフォローを継続して追加治療を検討します。
産婦人科専修医は,子宮内容除去術の手技をマスターすると,様々な規模の施設に異動して子宮内容除去術を単独術者や指導者として施行し,人工妊娠中絶治療にも対応が必要になるかもしれません。人工妊娠中絶治療も他の医療と同様に日々進歩することから、産婦人科専門医資格取得後は母体保護法指定医師となることで、教育病院から離れていても日々の診療内容をアップデートできる点から母体保護法指定医師資格取得・更新することをお勧めします。
自然流産の経過観察による排出例に加えて,経口人工妊娠中絶薬の普及により,将来的には国内の初期人工妊娠中絶治療における子宮内容除去術の施行数は著減することが予想されています。しかし、子宮内容除去術を必要とする症例は一定数存在し続けることから、今後は少ない経験症例数のなかでも子宮内容除去術の手技レベルを維持できることが課題となります。
処置がスムーズに行われていても、自然・人工流産に関わらず、流産は患者にとって喪失体験となり得ますが、頸管拡張時の疼痛対策が不十分なためにトラウマ体験までが追加されてしまうケースが少なくありません。今後は頸管拡張時における傍頸管ブロックの手技や術後のメンタルケアの必要性が広く議論されることを願います。
文献
- 1)He XF, et al. Safe abortion: A retrospective study of negative pressure suction in abortion under the monitoring of ultrasound. Int J Gynaecol Obstet. 160(1):319-325,2023
- 2)Chung JPW, et al. Intrauterine adhesion in ultrasound-guided manual vacuum aspiration (USG-MVA) versus electric vacuum aspiration(EVA): a randomised controlled trial. BMC Pregnancy Childbirth. 14;24(1):135,2024





