14. ステップアップ2(最初のサイン)
ステップアップ2(最初のサイン)
はじめに、緩やかに発症し、徐々に強くなる低酸素状態を設定し、典型的なCTG所見を示す。
1. 低酸素状態、最初のサイン
1) 症例提示(図1)
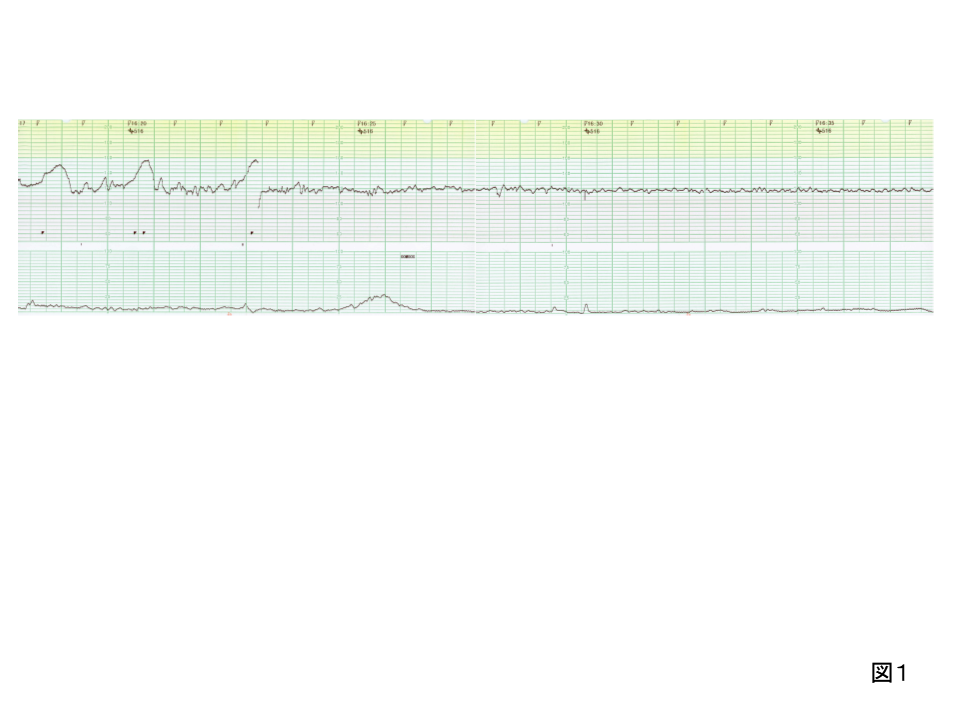
27歳初産婦。妊娠41週、産徴と前駆陣痛で来院した際のCTGである。右半分の状態が、この後30分近く持続している。陣痛は弱いようだが、胎児の予備能力はどうであろう。評価と対応は?
2) 判読(図2)
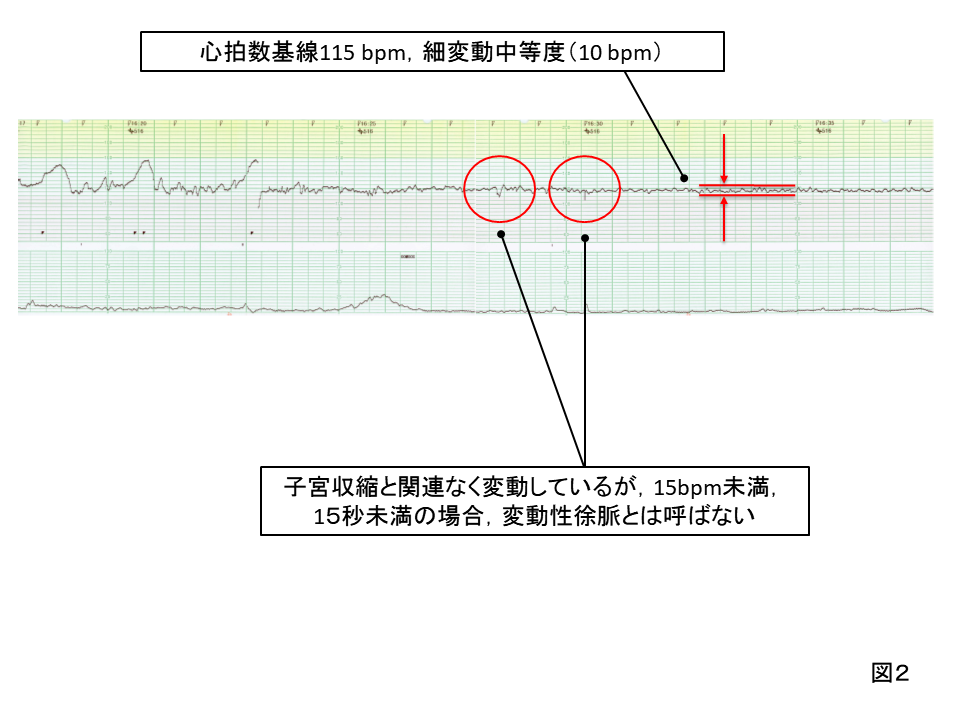
心拍数基線115bpm、基線細変動は10bpmで中等度。一過性頻脈や一過性徐脈などの一過性変動がない。有効な陣痛は認めない
低酸素状態に際し、最初に現れる所見は、一過性頻脈の減少・消失である。酸素不足により胎児は、酸素消費量を抑える。静かに息をひそめ、嵐が去るのを待っているのである。
わずかな変動があるが、子宮収縮がなくても判読できる変動一過性徐脈だとするには15bpm以上、15秒以上の低下が必要で、それにはあたらない。
このようなCTGは、低酸素障害がなくても観察され(胎児の睡眠中など)、この段階で、低酸素状態と断定できるものではない。しかし、CTGを外すべきではなく、もちろん帰宅させてもいけない。安心できる胎児の状態が確認できるまで、CTGを継続する必要がある。
現場では助産師が医師に連絡し、入院管理になっている。再検したCTGには異常なく、陣痛発来もないため、翌日一次帰宅となった。
2.引き続く変化(図3)
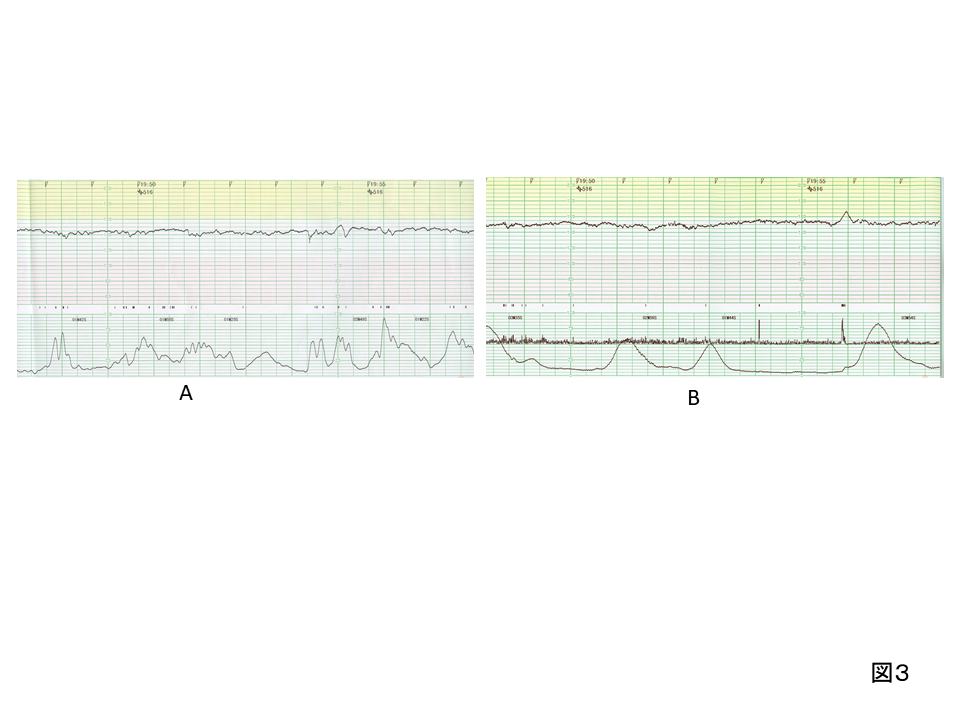
図A、Bは別の症例である。一過性頻脈の消失後、心拍数基線の上昇しだしている。
慢性的な低酸素状態に対し、胎児はまず酸素消費量を減少させ(一過性頻脈の消失)対応するが、その状態が長引けば、臓器により多くの酸素を供給するため心拍数を増加させる。低酸素に伴う心拍数基線の上昇は、必ずしも160bpmを超えた頻脈とは限らない。以前のモニターを振返り、心拍数の変化を確認しておくことが大切である。
図Aは分娩第2期のもので、この後正常経過をたどる。図Bは分娩第1期のもので、より頻脈に近づいている。この後有害な一過性徐脈が出現することからも、低酸素に伴う変化と言える。しかし、一過性頻脈の消失と心拍数基線の上昇だけで、両者(AとB)を判別することは困難である。
3.頻脈出現(図4)
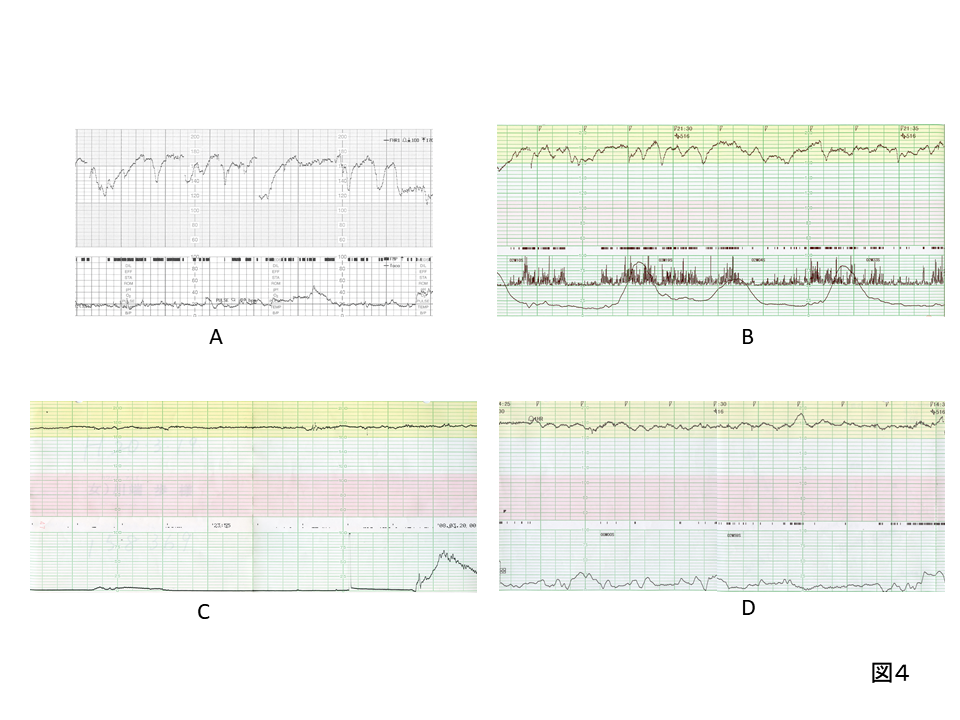
頻脈を認めたら、まず原因検索である。母体合併症(甲状腺疾患)、薬物使用(塩酸リトドリン)の有無、母体バイタルサイン(体温、血圧、脈拍)を確認し、場合によっては超音波検査で胎児不整脈(上室性頻拍、心房粗動など)を精査する。
図A、Bは胎動が持続したもので、観察を継続し心拍数基線が明らかになれば、安心できる胎児の状態と確認できる。起伏に富み、図C、Dとは異なる(図Aは著者の初孫で、体重3536g、男児、Ap-9/10、pH 7.36で出生している)。
図Cは、図3のCTGや図Cに比較し、基線細変動が減少し静かで深刻に見える。児はFGRで、母体PIHに伴う胎盤機能不全による慢性的な胎児低酸素症が疑われる。
図Dは母体敗血症で38.4℃の発熱を認めた症例である。絨毛膜羊膜炎もなく、低酸素が関わらなくても、母体発熱で胎児は容易に頻脈になる。
いずれにしろ、CTGだけで頻脈の原因を推定することはできない。頻脈をみたら、まず原因検索である。





