5.不妊の原因と検査
1 不妊症の原因
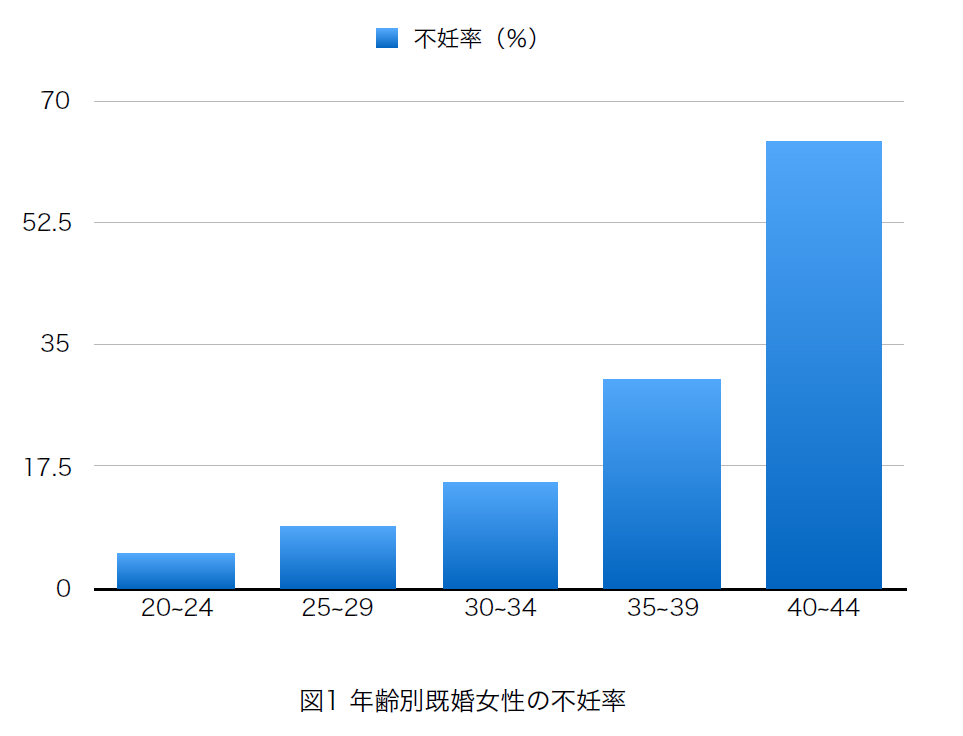
挙児を希望するカップルの10~15%が不妊であり、健康な夫婦の1割以上が不妊に悩んでいると考えられている。また、女性の加齢と不妊は密接に関係し、不妊の割合は20歳代前半までは5%以下であるが、20歳代後半より9%前後の不妊率になり、30歳代前半で15%、30歳代後半で30%、40歳以降では約64%が自然妊娠の望みがなくなると推定されている。(図1)1)
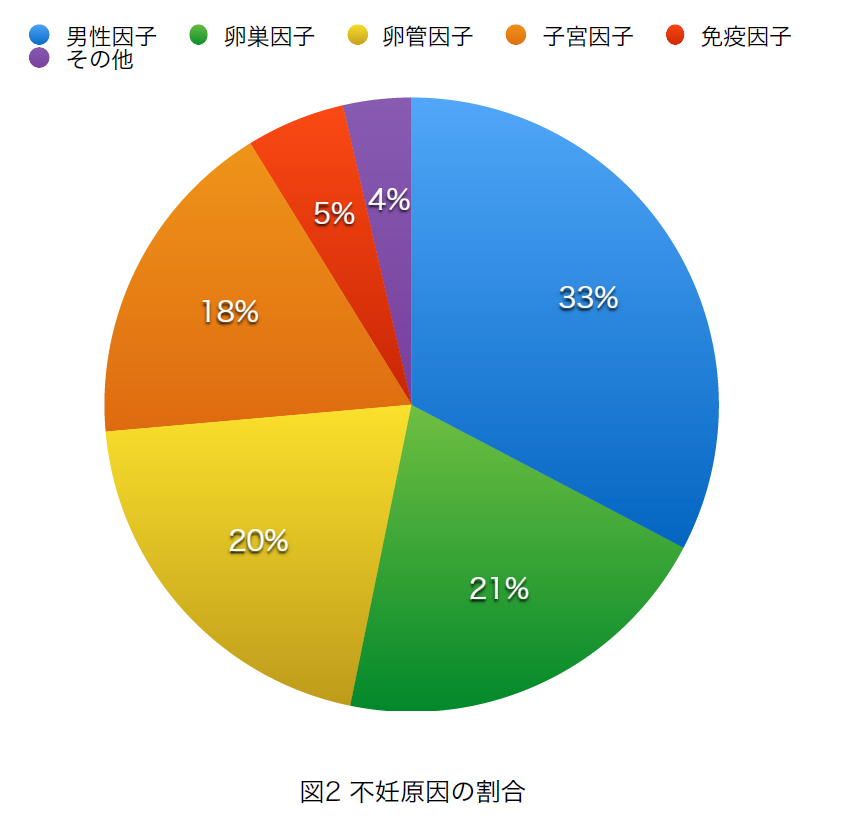
2003年に日本受精着床学会が行なった不妊治療患者によるアンケート調査では、男性因子33%、卵巣因子21%、卵管因子20%、子宮因子18%、免疫因子5%、その他4%であった。2)
(1)排卵因子
正常月経周期は25~38日であるが、稀発月経や無月経の場合は排卵障害による不妊症である可能性が高い。高プロラクチン血症はゴナドトロピンの分泌を抑制し排卵障害になる。過体重(BMI≧27)や低体重(BMI≦17)では排卵障害が起こることが知られており、多嚢胞性卵巣や体重減少性無月経が重要である。
(2)卵管因子
卵管因子の原因として、クラミジアや淋菌感染症による骨盤内炎症性疾患が重要である。重度の子宮内膜症による子宮付属器周囲癒着も卵管因子の原因となる。
(3)子宮因子
不妊症全体の1~3%、女性不妊症の2~7%が子宮因子である。子宮筋腫が不妊の原因となるかどうかは議論の余地があるが、粘膜下筋腫や子宮内腔の変形を伴う筋層内筋腫は妊孕性を低下させる。3) 子宮筋腫は30歳以上の女性の20~30%に認め、その中で粘膜下筋腫の割合は15~25%である。不妊症症例の子宮内膜ポリープの発現率は文献によると24%と記されている。4) 子宮内膜ポリープは、子宮鏡下に摘出した摘出群は非摘出群に比べ人工授精後の妊娠率(摘出群:63%、非摘出群:28%、相対危険度2.1 95%信頼区間1.5~2.9)が高くなる。5)
(4)原因不明
原因不明不妊は全不妊症の10~25%を占めるとされているが、施設間によって報告に大きな差がある。加齢による卵巣予備能の低下が最も大きな原因と考えられる。
2 不妊症検査の流れ
(1)卵巣予備能検査
月経中(月経周期3~7日目)に血中E2、FSH、LH、PRLを測定する。AFC(antral follicle count)も参考になる。AFC測定は月経周期に3~5日目に経膣エコーで両側卵巣の径2~10mmの胞状卵胞数を計測する。
(2)卵管造影(HSG:hysterosalpingography)
卵管閉塞および卵管狭窄、子宮奇形、子宮筋腫、子宮内膜ポリープ、卵管周囲癒着などの診断に用いる。診断的腹腔鏡と比較したメタアナリシスによると、卵管通過性の感度は0.65、特異度は0.83であり、卵管通過性の診断には限界があることが示されている。6) ヨード造影剤を使用した放射線検査であるため、実施時期をなるべく月経終了時から月経周期10日目くらいに設定する。甲状腺疾患のある患者には施行しないことが望ましい。使用するヨード造影剤は油性(リピオドール)または水溶性(イソビスト、エンドグラフィン)がある。油性造影剤は粘稠性が高く良好な造影所見を得ることができ、腹膜刺激症状が少ないが、数週間にわたり骨盤内に造影剤が残りやすい。水溶性造影剤は吸収が早く拡散造影像が1~3時間後に可能だが、造影効果が弱く読影が困難である。また、腹膜刺激症状が強い。
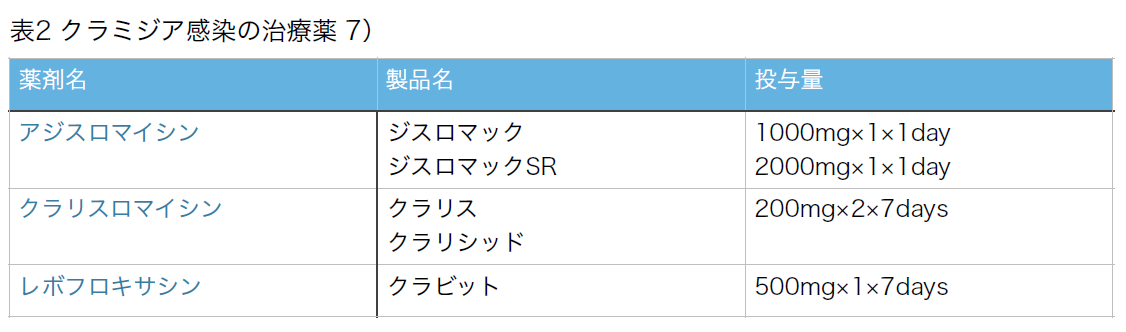
※クラミジア感染症
クラミジア感染症は、卵管閉塞を引き起こしたり、卵管留水症の原因にもなる。また、卵管采による卵のpick up障害を引き起こす可能性がある。。したがって、クラミジア感染症の既往を調べ、抗原または抗体が陽性に出た場合には感染者とパートナーを同時に治療することが重要である。
①クラミジア抗原検査
子宮頚管の分泌物か擦過検体からクラミジアを検出する。拡散増幅法(TMA法、PCR法、SDA法)の感度が高い。女性の場合感染が腹腔内に及ぶことがあり、子宮頸管のみに限られているわけではないため、抗原検査のみでは不十分なことがある。
②クラミジア抗体検査
通常IgGとIgAが定量測定される。腹腔内に感染が及んでいても子宮頸管から抗原が検出されないことがあるため注意を要する。したがって治療歴がない場合、抗原検査が陰性であっても、抗体検査が陽性であれば治療の対象になる。不妊スクリーニングとして感染の既往の有無が評価できるため有用である。
(3)Hühnerテスト
Hühnerテストは精子ー頸管粘液の適合試験であり、性交後試験(postcoital test;PCT)とも呼ばれる。膣内に射精された精子が頸管粘液内に侵入し、運動性を保持しているかどうかをみる検査である。排卵期に行い、なるべく性交後3~12時間以内に評価する。ツベルクリン用シリンジにて頸管粘液を採取し、スライドグラス上に頸管粘液を滴下し、カバーガラスをかけて400倍で運動精子を観察する。Hühnerテストの判定基準には運動精子の数による判定基準に一定の見解はなく、一部で検査の意義に関して否定的な報告もあるが、PCTは簡便かつ検査周期で妊娠の期待もでき、IUI(intra uterine insemination)以上の治療の必要性の判断に重要である。目安としては、良好な場合、総精子数 10~20以上/1視野 運動率 50%以上とされている。
(4)プロゲステロン(P4)
黄体期中期(黄体期5~7日目)に測定し、黄体機能の評価に用いられる。10ng/ml未満を黄体機能不全と判定する。しかし、測定する意義は乏しいとの意見もある。
参考文献
1)Manken J, Trussell J, Larsen U: Age and infertility. Science 1986: 233: 1389-1394
2)日本受精着床学会・倫理委員会:非配偶者間の生殖医療に関する生殖補助医療に関する不妊患者の意識調査.日本受精着床会誌 2004;21:6-14
3) Pritts EA, Parker WH, Olive DL: Fibroids and infertility: an updated systematic review of the evidence. Fertil Steril 2009; 91: 1215-1223
4) Varasteh NN, Neuwirth RS, Levin B, Keltz MD: Pregnancy rates after hysteroscopic polypectomy and mromectomy in infertile woman. Obstet Gynecol 1999; 168-171
5)Perez-Medina T, Bajo-Arenas J, Salazar F, et al : Endometrial polyps and their implication in the pregnancy rates of patients undergoing intra-uterine insemination : a prospective, randomized study. Hum Reprod 2005; 20: 1632-1635
6) Swart P, Mol BW, van der Veen F, van Beurden M, Redekop WK, Bossuyt PM: The accuracy of hysterosalpingography in the diagnosis of tubal pathology:a metaanalysis. Fertil Steril 1995; 64: 486-491
7)日本性感染症学会ガイドライン委員会:性感染症診断・治療ガイドライン.日本性感染症学会誌 2011;22:60-64

