第3回 オンライン診療をする際に守らなければいけないこと
オンライン診療の適切な実施に関する指針(厚労省)によると最低限遵守する事項に従いオンライン診療を行う場合には、医師法第20条1(無診察治療)に抵触しないとされている。逆にいえばこれを遵守しない場合には医師法に抵触する行為となる。今回はこの“遵守しなければならない事項”について紹介する。
表にオンライン診療を行う場合最低限遵守すべき事項を抜粋(一部改編)して示した(オンライン診療の適切な実施に関する指針(厚労省)P10-P20)。内容を通覧すると、一部にオンライン特異的に必要となるものがあるが、実際には対面診療でも普通に要求されている当たりまえの事項である。表をみながらテキストをご覧いただきたい。
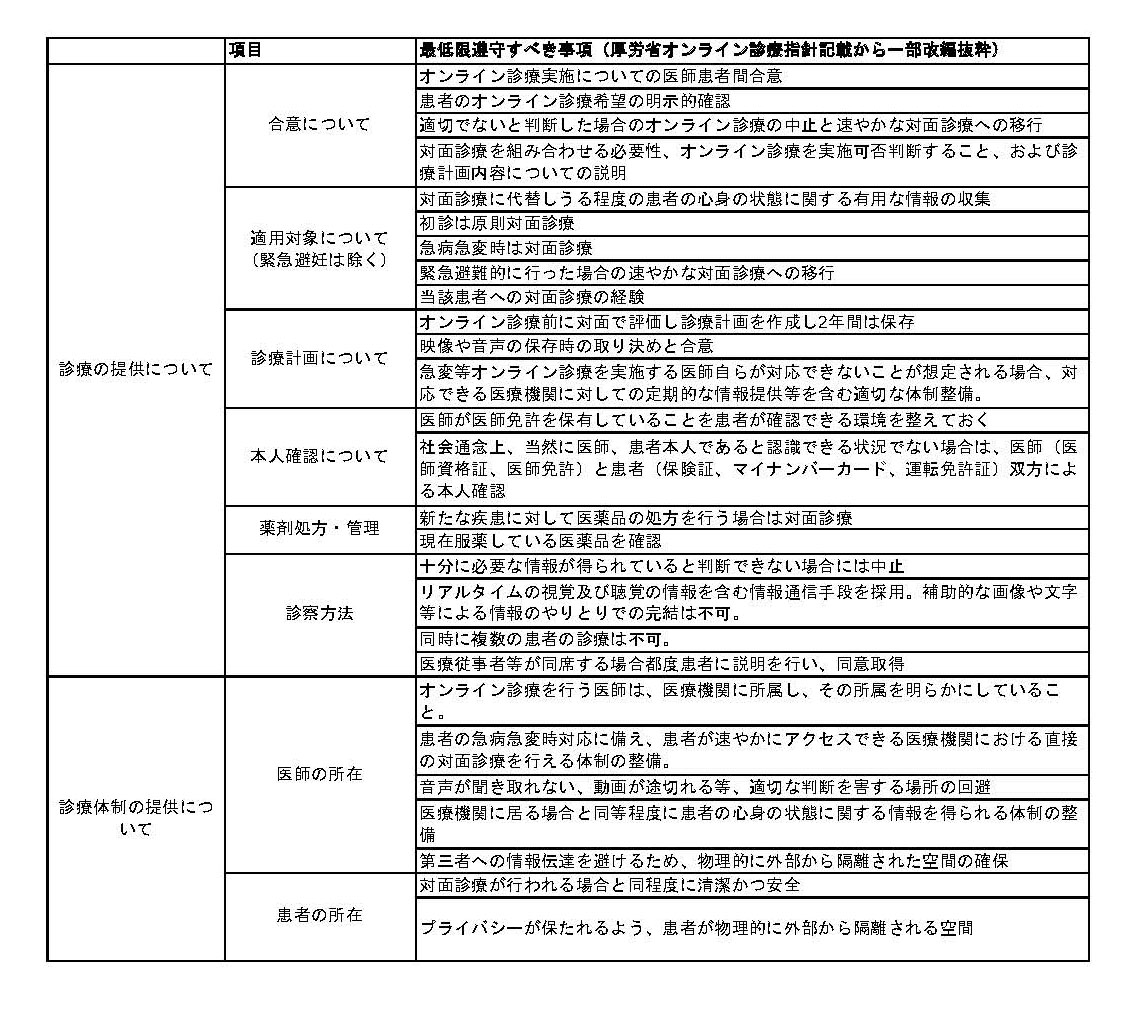
1. 患者との合意について
患者のオンライン診療希望の確認、毎回中止の要否の判断をすることや対面切り替えの可能性があることを実施前に説明し(明示的に≒文書による)同意を得るということが目をひく。一般的に「あなたが対面診療に適さない場合には診察を中止する」などという説明を毎回する医師はいないであろうから、これはオンライン診療特有に要求されることである。
2. 適用対象について(いわゆる初診の扱い)
オンライン診療におけるいわゆる“初診”の扱いが記載されている。オンライン診療指針V1.(2) ①では、「初診は、原則として直接の対面による診療を行うこと」と明記されているが、例外として、「患者がすぐに適切な医療を受けられない状況にある場合などにおいて、患者のために速やかにオンライン診療による診療を行う必要性が認められるときは、オンライン診療を行う必要性・有効性とそのリスクを踏まえた上で、医師の判断の下、初診であってもオンライン診療を行うことは許容され得る。」との記載もある。しかしながら、2020年4月10日に厚生労働省より発出された「新型コロナウイルス感染症の拡大に際しての電話や情報通信機器を用いた診療等の時限的・特例的な取扱いについて」(以下、時限措置)においては、診療歴も紹介状もない完全初診の患者を含めて、初診患者へのオンライン診療が事実上解禁となった。新型コロナウィルスの感染拡大への懸念がある状況下では、リスクベネフィットのバランスを考えて初診患者のオンライン診療を認めざるをえなかったものの、新型コロナウィルスの流行が収束した後も完全初診を許容するのかという点は、2020年11月現在、オンライン診療の適切な実施に関する指針の見直しに関する検討会による議論が続いている。
そもそも対面、オンラインに関わらず、初診、新患の明確な定義がわかりにくい。厚生労働省の通知によれば、「初診」とは,初めて診察を行うことだが、継続的に診療している場合も,1)新たな症状等に対する診察を行う場合、2)疾患が治癒した後又は治療が長期間中断した後に再度同一疾患について診察する場合も「初診」に含み、指針内の「初診」と,診療報酬における「初診料」を算定する場合とは,必ずしも一致しないと記載されている※1 。医学的な観点と保険適用可否の概念が混在していることが事態を複雑にしている側面もある。また、疾患や症状によっても推奨は異なるはずで、一律に規定しようというところにも無理があるようにも思える。本ゼミ作成チームとしては、産婦人科疾患の多くの医学的特性を鑑み、原則として受診履歴のない患者の初診は、対面診療で行うことを推奨する。またオンライン診療時に(予期せず)新たな症状等が生じていることが初めて判明した場合,オンライン受診勧奨に切り替える等の対応後,対面診療を行う必要があるとされており、さらには後述の薬剤処方の制約もあるので、積極的に攻めようという方を除けば、慣れないうちはすでに通院され、病状が安定し、ラポールが構築できている患者さんの定期投薬目的の再来を中心に、オンライン診療を実施するのが無難と思われる。
疾患特異性からオンライン診療に適していても、患者個人の認知能力や、治療に対する協力度、患者宅の環境、患者のITリテラシーなどを総合的に判断して、オンライン診療が適しているかを検討する必要がある。また、話し方や細かいニュアンスなどは、対面診療に比較すると伝わりにくくなることも懸念として挙げられることから、患者と医師の信頼関係が構築されているかも重要な観点であり、完全初診の患者は、この適切性を判断することも困難であるためいわゆる緊急避難(緊急避妊ではない)の場合を除いて推奨されない。なお、オンライン診療指針V1.(2) ②ⅷでは、緊急避妊薬の処方に際しては、初診の患者に対してもオンライン診療で行うことを許容している。ただし、産婦人科医又は厚労省が指定する研修を受講した医師と限定しており、フォローアップを含めた慎重な対応が求められている。
また、オンライン診療を行うに当たっては、医師は研修を受講することが義務とされている。時限措置下における研修免除についての経過措置機関は終了しており、2021年4月以降は、未受講の場合オンライン診療実施不可とされている。現在も受講は可能であるため、これからオンライン診療をされる場合は、早急に実施する必要がある。
研修の詳細については、厚生労働省HP:https://telemed-training.jp/entryをご参照いただきたい。
※1 「医政医発0731第3号(2019年7月31日)厚生労働省医政局医事課長通知 15「「オンライン診療の適切な実施に関する指針」に関するQ&Aについて」の改訂について」参照
3. 診療計画について
オンライン診療を行うに当たって必要となる医師-患者間のルールについて「診療計画」として 、患者からの合意を得ておく。2年間は保存が必要であり、映像や音声の保存時の取り決めと合意、急変が想定される場合の対応を明示することが最低限の遵守事項として求められている。例によって、明示=文書であり、患者さんがオンラインの診療を、よく理解したうえでご希望されていることが重要な要件であることを認識する必要がある。参考までに本プロジェクトが現時点で考える診療計画および説明同意文書の例を示す。こちらは、第1回で例示した月経困難症の症例シナリオに対し、いつも同じ医師が診療を行う場合を想定して作成している。

しかし時限措置下では、初診の患者も対象となり、診療計画が必ずしも必要でない旨は通知に記されている※2 。診療計画の事項に準じて十分な説明と合意を行い、診療録に記載することは前提となるが、医師の判断のもと、ある程度柔軟な対応が許容されている。
※2 厚生労働省事務連絡(2021年5月1日)「新型コロナウイルス感染症の拡大に際しての電話や情報通信機器を用いた診療等の時限的・特例的な取り扱いに関するQ&A」参照
4. 薬剤の処方について
最低限遵守すべき事項として、新たな疾患に対して医薬品の処方を行う場合は、1)直接の対面診療に基づきなされること、また、重篤な副作用が発現するおそれのある医薬品の処方は特に慎重に行うとともに、処方後の患者の服薬状況の把握に努めること、2)医師は、患者に対し、現在服薬している医薬品を確認しなければならないこと、の2点が記載されている。
つまり、オンライン診療で行う処方はいわゆるDO処方が基本で、それ以外の薬剤を処方する前には、他の薬剤の服用を確認し処方後の服薬状況を把握することが原則となる。
一方、時限措置下で感染対策をふまえて行われるオンライン診療においては、軽微な処方調整は行われることが実際である。ただし、時限措置下で可能とする初診患者への処方については、注意すべきである。過去の診療録、紹介状、地域医療情報連携ネットワーク、または健康診断の結果等(通知上は「診療録等」とまとめられているもの)、自他の医療機関において確認された過去の医療情報を得られない患者に対しては、処方日数の上限は7日間となる。また、このような完全初診といわれるような新規患者に対しては、麻薬及び向精神薬に加え、抗悪性腫瘍剤、免疫抑制剤などのハイリスク薬と考えられる薬剤の処方は禁じられていることに注意を要する。
なお、オンライン診療で処方を行う場合、下記の4通りの方法がある。
- 処方箋の原本を患者に郵送し、患者が選択した薬局で服薬指導を受ける
- 院内処方を行い、処方薬を患者宅に郵送する
- 患者が選択した薬局へ処方箋を郵送またはFAXで送付し、患者が対面もしくはオンラインで服薬指導を受ける※3
- 処方箋データをシステム上にアップロードし、患者が選択した薬局でオンライン服薬指導を受ける※3
オンライン服薬指導とは2020年9月に施行された改正薬機法により可能となったオンラインの服薬指導のことで、本稿で紹介しているようなさまざまなルールの下で行われている2020年11月時点では、より適用範囲が広い時限措置の方が主流の解釈となっており、電話での服薬指導も許容されてはいるが、オンライン診療と同様に、視覚情報を伴わない電話での服薬指導は、本人確認の曖昧さに加え、薬剤の指導についても情報が乏しいものになるため、オンライン服薬指導とは別のものとして検討されていくと考えられる。
※3 時限措置下では処方箋データを原本とみなして実施可能だが、後日原本送付が必要。
5. 診療体制の提供について
診察方法については、同時に複数の患者の診療を行ってはならない。同席者がいる場合にはその旨を説明し、同意を取得する。また、本講座の第2回でも記載した通りオンライン診療はリアルタイムの視覚聴覚を含む手段(ビデオ通話)で行うことが必要である。いわゆる文字によるチャットや写真、録画だけで診療を完結することはできない。また医師(医師資格証、医師免許)と患者(保険証、マイナンバーカード、運転免許証)双方が身分確認できるようにしておく。ただし、社会通念上、当然に医師、患者本人であると認識できる状況であった場合には、診療の都度本人確認を行う必要はない。
診察の場所は、医師も患者も診察室と同等の環境を要する。すなわち、清潔、安全で、医師患者間で“みる、聞く”が相互に十分にでき、物理的に外部から隔離されたプライバシーが確保できる必要がある。要は、医師については普段診察しているところでやりなさいということである。患者さんについては自宅に限らず、職場、それこそコロナでホテル療養されているような場合や特別養護老人ホームなども、療養生活を営むことのできる場所として認められる。また、オンライン診療を行うことが可能な医師は医療機関に所属した医師であり、例えばフリーの医師がオンライン診療のみをネット上でおこなうことはできない(診療所としての届け出が必要)。

